
Организация-разработчик: ФГУ "Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии Федерального агентства по высокотехнологичной медицинской помощи".
Медицинская технология предусматривает применение лазерного скальпеля с длиной волны рабочего излучения 0,97 мкм при хирургическом лечении больных с заболеваниями пародонта, слизистой оболочки рта и губ, доброкачественными новообразованиями полости рта и губ и анатомо-топографическими особенностями строения мягких тканей полости рта, что позволяет повысить эффективность лечения, уменьшить вероятность осложнений и рецидивов, болевые ощущения пациента и время его нетрудоспособности.
Медицинская технология предназначена для стоматологов-хирургов и челюстно-лицевых хирургов, прошедших обучение для работы с лазерными медицинскими установками.
Может быть использована в стоматологических поликлиниках и отделениях челюстно-лицевой хирургии.
Рецензенты: зав. кафедрой пропедевтической стоматологии ГОУ ВПО "МГМСУ Росздрава" докт. мед. наук, проф. Э.А. Базикян; зав. кафедрой стоматологии ГОУ ДПО "РМАПО Росздрава" докт. мед. наук, проф. И.А. Шугайлов.
Введение
Создание новой медицинской аппаратуры, основанной на достижениях современной науки и техники, позволяет разрабатывать новые медицинские технологии, обладающие несомненными преимуществами перед существующими методами. Использование новых технологий позволяет повысить эффективность лечения, уменьшить вероятность развития осложнений и рецидивов, болевые ощущения пациента и время его нетрудоспособности. Среди этих технологий значительное место занимают лазерные технологии.
С появлением в стоматологической практике новой лазерной хирургической техники появилась возможность выбирать длину волны рабочего излучения и временной режим работы (непрерывный, импульсный или импульсно-периодический). Высокая надежность, простота управления, малый вес и габариты позволяют использовать современные лазерные скальпели на основе мощных полупроводниковых (диодных) и волоконных лазеров в лечебных учреждениях, не имеющих инженерно-технических служб, при этом снижаются расходы на их эксплуатацию. Низкая чувствительность к внешним воздействиям в сочетании с малым энергопотреблением позволяет использовать подобные аппараты во внеклинических условиях.
Результаты исследований показали преимущества лазерного лечения: коагуляция сосудов в зоне разреза, меньшая травматичность, асептичность и абластичность раневой поверхности, более легкое течение послеоперационного периода, отсутствие побочного действия на организм, образование тонкого, нежного, мало заметного рубца.
Воздействие лучом лазера осуществляется с высокой точностью на любые по размерам участки биологической ткани на группы и отдельные клетки. Максимально щадящее воздействие на мягкие ткани и слизистую оболочку рта даёт возможность уменьшить отек и зону термического повреждения, а прочность краев ран после лазерного воздействия позволяет ушивать их.
Показания к использованию медицинской технологии
- Заболевания пародонта (эпулис, гипертрофический гингивит, перикоронит).
- Заболевания слизистой оболочки рта и губ (длительно незаживающая эрозия слизистой языка и щеки, ограниченный гипер- и паракератоз, эрозивно-язвенная форма плоского лишая, лейкоплакии).
- Доброкачественные новообразования полости рта и губ (фиброма, ретенционная киста малых слюнных желез, ранула, гемангиома, радикулярная киста, кандилома, папиллома).
- Анатомо-топографические особенности строения мягких тканей полости рта (мелкое преддверие полости рта, короткая уздечка языка, короткая уздечка верхней и нижней губы).
Противопоказания к использованию медицинской технологии
- Заболевания сердечно-сосудистой системы в стадии декомпенсации.
- Заболевания нервной системы с резко повышенной возбудимостью.
- Гипертиреоз.
- Выраженная и тяжелая степень эмфиземы легких.
- Функциональная недостаточность почек.
- Тяжелая степень сахарного диабета в некомпенсированном состоянии или при неустойчивой компенсации.
Материально-техническое обеспечение медицинской технологии
Скальпель лазерный программируемый трехрежимный портативный ЛСП-"ИРЭ-Полюс" с длиной волны 0,97 мкм (НТО "ИРЭ-Полюс", Россия). Регистрационное удостоверение МЗ РФ № 29/01040503/2512-04 от 09.03.2004г.
Описание медицинской технологии
Характеристика лазерного излучения и технические характеристики лазерного аппарата
Оптимальными свойствами при осуществлении хирургических вмешательств на мягких тканях полости рта является лазерное излучение с длиной волны 0,97 мкм. На рис. 1 приведена зависимость длины волны лазерного излучения от величины его поглощения в воде и цельной крови.
Это является основным параметром, определяющим, на какой глубине поглощается лазерное излучение, а значит и характер его воздействия на биоткани.
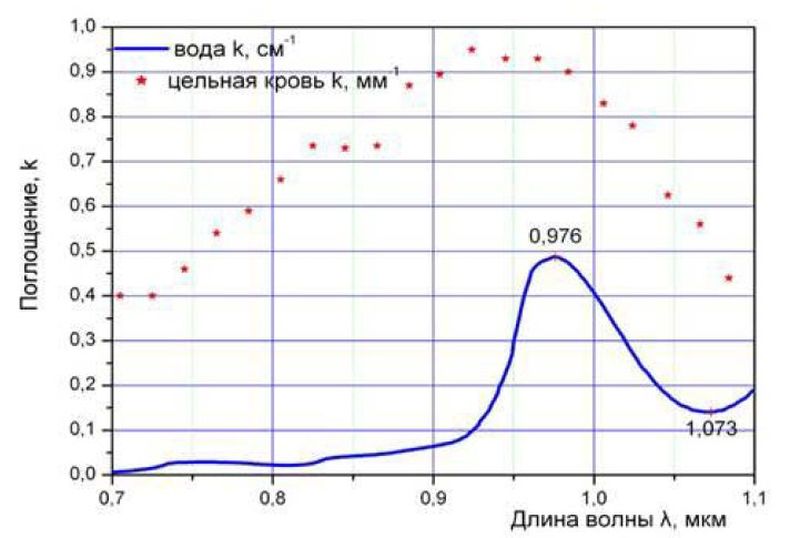
Рис. 1. Зависимость длины волны лазерного излучения от величины его поглощения в воде и цельной крови.
Указанные зависимости могут быть качественно использованы при оценке глубины проникновения излучения в реальные биоткани. Из рис. 1 видно, что длина волны излучения 0,97 мкм приходится на локальный максимум поглощения в воде и крови. При этом глубина поглощения составляет 1-2 мм. Помимо поглощения на глубину проникновения излучения, значительное влияние оказывает коэффициент рассеивания, величина которого в цельной крови превышает коэффициент поглощения и в указанном диапазоне составляет около 0,65 мм-1. Благодаря рассеиванию излучение в биоткани распространяется не только вдоль первоначального направления, но и в стороны. Кроме того, следует учитывать, что в процессе лазерного воздействия изменяется биофизическое состояние биоткани и характер поглощения. Так, при нагреве до температуры примерно выше 150oС выгорает водород и происходит обугливания биоткани, при котором резко увеличивается поглощение.
Воздействие лазерного излучения на биоткани может осуществляться дистанционно или контактно. Наиболее часто при работе на мягких тканях применяется контактное воздействие волоконным инструментом. При контактном воздействии дистальный конец рабочего кварцевого волокна примерно на расстоянии 5 мм очищается от защитной пластиковой оболочки и вводится в соприкосновение с биотканью. Наличие физического контакта позволяет точно локализовать воздействие. Контакт с биотканью исключает отражение излучения в окружающее пространство. При достаточной мощности излучения в месте контакта происходит загрязнение световода продуктами горения ткани и повышенное выделение тепла и вызванный им разогрев конца световода. В этом случае на биоткань осуществляется сочетанное воздействие лазерного излучения и раскаленного конца световода.
Дистанционное воздействие используется в основном для проведения поверхностной обработки раневых поверхностей с целью их санации и коагуляции. При этом следует учитывать, что рабочее излучение выходит из плоского торца световода в виде конуса с углом при вершине около 25o и совпадает с видимым излучением лазера-целеуказателя.
Уникальные свойства лазерного луча обеспечивают несомненные преимущества по сравнению с традиционными методами лечения заболеваний полости рта:
- Высокая точность лазерного воздействия за счет использования контактной методики.
- Минимальная кровопотеря. Хорошие коагулирующие способности лазерного излучения позволяют оперировать пациентов с нарушениями свертываемости крови.
- Небольшая глубина зоны поражения и испарение тканей в процессе лазерного воздействия способствует образованию на поверхности ткани тонкой коагуляционной пленки, что позволяет избежать связанной с отторжением струпа риска развития кровотечения в послеоперационном периоде.
- Малая зона термического повреждения прилегающих тканей уменьшает послеоперационный отек и воспалительную реакцию на границе зоны некроза, благодаря чему происходит быстрая эпителизация, что значительно уменьшает сроки регенерации раны.
- Высокая локальная температура в зоне воздействия создает условия для санации операционной зоны, уменьшает вероятность инфицирования операционной раны. Это способствует ускорению заживления раны и снижает вероятность послеоперационных осложнений.
- Сохранение структуры биоткани на краях раны позволяет при необходимости ушивать рану.
- Благодаря малой проникающей способности излучения и незначительному повреждению тканей, грубые рубцы не образуются, хорошо восстанавливается слизистая оболочка.
- Лечение, проводимое с использованием лазерного излучения, немного болезненно, что позволяет уменьшить количество анестезии, а во многих случаях вообще от неё отказаться.
Таблица 1. Технические характеристики аппарата ЛСП-"ИРЭ-Полюс".
| Наименование параметра | ЛСП |
| Длина волны рабочего излучения, мкм | 0,97 + 0,01 |
| Максимальная выходная мощность на оптическом разъеме, Вт | до 30 |
| Длина волны прицельного лазера, мкм | 0,53 (0,67) |
| Диаметр световой апертуры в оптическом разъеме, мм | 0,12...0,3 |
| Временной режим работы | Непрерывный, импульсный, импульсно-периодический |
| Длительность импульсов и пауз, мс | 10...10000 |
| Расходимость излучения на выходе волокна | 25o |
| Тип оптического разъема | SMA |
| Длина световода волоконного инструмента, м | не менее 2 |
| Светопропускание волоконного инструмента, % | не менее 60 |
| Напряжение питания, В | 220+10 |
| Частота сети, Гц | 50 |
| Потребляемая мощность, В-А не более | 200 |
| Габариты, мм | 120x260x330 |
| Масса, кг | не более 9 |
Рис. 2. Внешний вид аппарата ЛСП-"ИРЭ-Полюс".
Методика
Все хирургические вмешательства проводились под местным обезболиванием с использованием аппарата ЛСП-"ИРЭ-Полюс" (далее по тексту ЛСП) с длиной волны 0,97 мкм в импульсно-периодическом и непрерывном режимах, при мощности 2-5 Вт.
Способ лечения больных с доброкачественными новообразованиями полости рта
При удалении доброкачественных и опухолеподобных новообразований полости рта и губ (включая фибромы, ретенционные кисты малых слюнных желез, ранулы, гемангиомы, радикулярные кисты, кандиломы, папилломы) используются два способа лазерного воздействия:
- Небольшие новообразования (до 0,2-0,3 см) удаляют с применением метода абляции (мощность - 2-4 Вт, в непрерывном и импульсно-периодическом режимах при длительности импульсов - 500-1000 мс, длительности паузы - 100-500 мс).
- Новообразования больших размеров (более 0,2-0,3 см) удаляются с помощью метода лазероэксцизии (мощность - 3-5 Вт, в непрерывном и импульсно-периодическом режимах при длительности импульсов -1000-2000 мс и длительности паузы - 100-1000 мс).
Если по показаниям возникает необходимость провести биопсию опухоли, то ее выполняют с помощью способа лазерного иссечения (метод лазероэксцизии).
При удалении фибромы проводится лазерное иссечение образования с помощью метода лазероэксцизии. Под инфильтрационной анестезией (Ультракаин) проводят иссечение новообразования в импульснопериодическом режиме с мощностью 5 Вт. Послеоперационную рану ушивают нитью "Vicryl" (рис. 3).
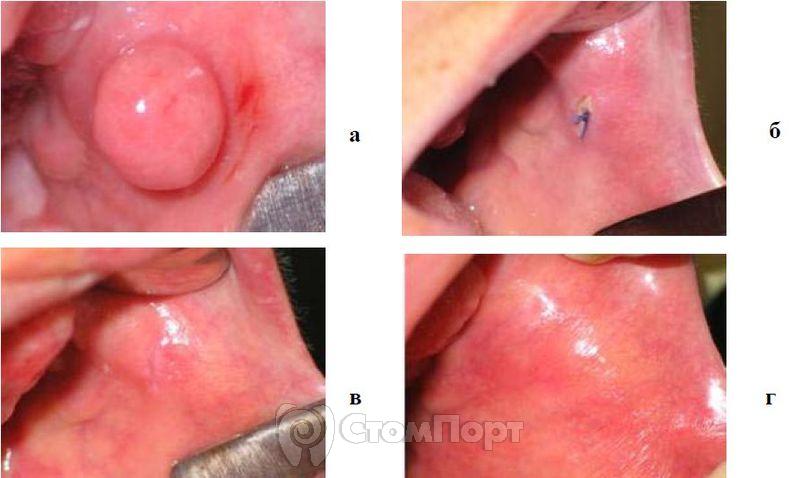
Рис. 3. Лечение фибромы на слизистой щеки,
а - до лечения;
б - на 5-е сутки после оперативного вмешательства;
в - на 10-е сутки после оперативного вмешательства;
г - через 1 мес.
Лазерный скальпель можно применять при удалении практически всех разновидностей доброкачественных новообразований полости рта и губ, включая опухолеподобные образования (радикулярные кисты). Лазерный способ лечения этой патологии заключается в тщательной абляции оболочки кисты в непрерывном или импульсно-периодическом режимах (длительность импульсов - 500-1000 мс, длительность паузы - 100-500 мс) и при мощности - 2-4 Вт. После лазерной абляции оболочка кисты легко удаляется, тогда как с помощью инструментального метода это сделать без резекции верхушки корня зуба практически невозможно.
Лечение простых гемангиом и ретенционных кист малых слюнных желез с помощью лазера заключается в применении 2 способов лазерного воздействия:
- Введение световода в полость гемангиомы или кисты и ее абляции. При этом размеры новообразований: для гемангиом - 0,5-0,7 см в диаметре, для ретенционных кист малых слюнных желез - до 1 см в диаметре.
- Проводится вскрытие верхней стенки новообразования при помощи лазерного луча, вапоризация содержимого и тщательная абляция ложа.
При лечении данной патологии используется непрерывный или импульсно-периодический режим при длительности импульсов 500-1000 мс, длительности паузы - 100-500 мс и мощности 2,5-4,5 Вт.
По вышеуказанному способу проводится лазерное иссечение опухоли с ушиванием раны сближением краев на себя. Под инфильтрационной анестезией (Ультракаин) проводят два полулунных разреза слизистой оболочки лазерным скальпелем в импульсно-периодическом режиме с мощностью 4 Вт. Кисту удаляют путем полутупого вылущивания из окружающих тканей. Для более полного удаления оболочки кисты проводится тщательная абляция дна кистозной полости лучом лазера (в том же режиме при мощности 2,5 Вт) (рис. 4).
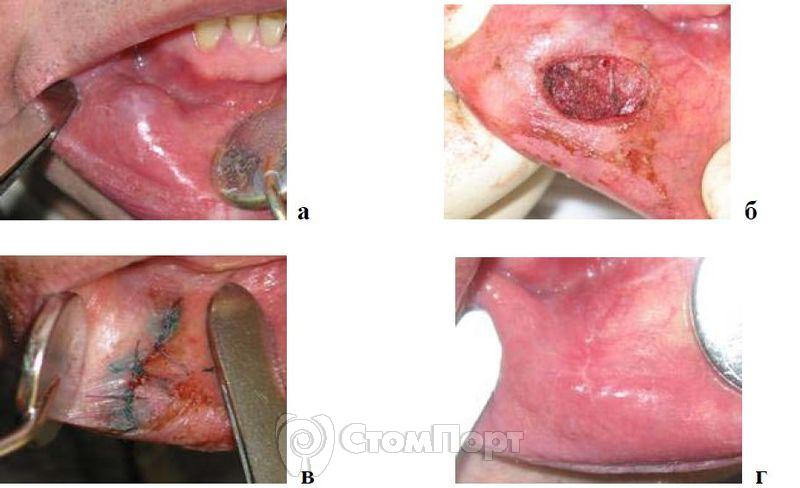
Рис. 4. Лечение ретенционной кисты малой слюнной железы на нижней губе справа,
а - до лечения;
б - в ходе оперативного вмешательства;
в - после оперативного вмешательства;
г - через 1 мес.
Хирургическое лечение больных с заболеваниями пародонта
При лечении заболеваний тканей пародонта, таких, как эпулис, гипертрофический гингивит, перикоронит используется мощность 3-5 Вт, в непрерывном и импульсно-периодическом режимах (при длительности импульсов- 500-2000 мс и длительности паузы - 100-1000 мс).
Среди заболеваний пародонта в амбулаторной хирургической стоматологии наиболее часто встречается такой вид патологии, как эпулисы. В этом случае волоконный лазерный скальпель имеет преимущество, заключающееся в том, что на световоде лазерное излучение может быть просто подведено к любым областям воздействия. Под лазерным воздействием разрушается точка роста эпулиса в костной ткани межзубных перегородок альвеол зубов. При этом способе лечения рецидивы практически полностью отсутствуют.
При удалении эпулиса проводится инфильтрационная анестезия (Ультракаин), далее иссечение образования в импульсно-периодическом режиме с мощностью 6 Вт (рис. 5).
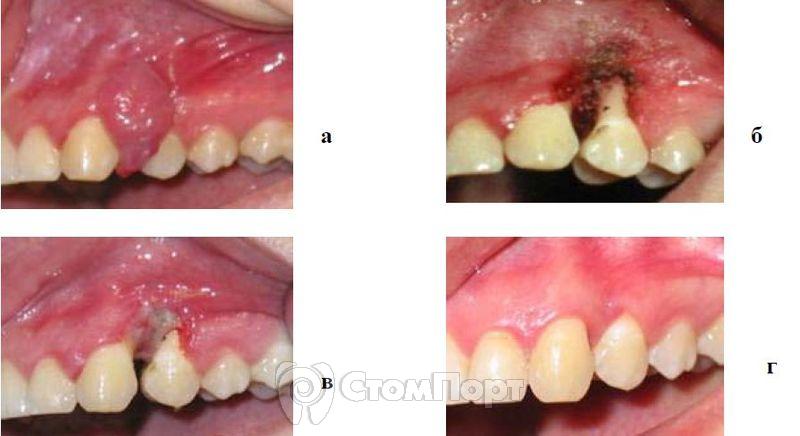
Рис. 5. Фиброматозный эпулис в области 23, 24 зубов,
а - до лечения;
б - сразу после проведения вмешательства;
в - через 2 сут. после операции;
г - через 6 мес после оперативного вмешательства.
При лечении гипертрофического гингивита (рис. 6) проводится иссечение патологически измененной ткани с применением лазерного излучения также под инфильтрационной анестезией (Ультракаин) в импульсно-периодическом режиме с мощностью 4 Вт. Иссечение образования проводится путем лазероэксцизии мягких ткани десны до кости, отступив от видимой границы патологически измененной ткани на 2 мм. Затем раневую поверхность аблируют.
На месте лазерного воздействия образуется коагуляционная пленка, которая надежно защищает раневую поверхность от слюны и микрофлоры полости рта. Для лучшей фиксации лоскута накладывают направляющие швы.
Одномоментно (симультанно) по показаниям проводят пластику уздечки верхней губы (рис. 6в).
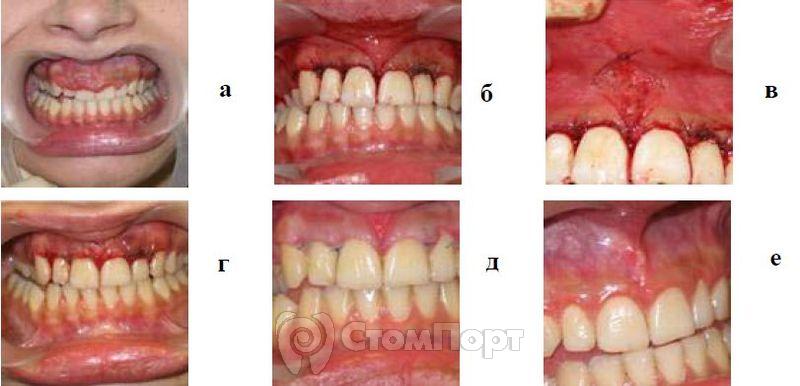
Рис. 6. Лечение гипертрофического гингивита средней степени тяжести
в области фронтальной группы зубов на верхней челюсти,
а - до операции;
б -сразу после вмешательства;
в - после коррекции уздечки;
г - через 1 сут после операции;
д - на 7-е сутки после оперативного вмешательства;
е - через 6 мес. после операции.
Перикоронит является частым осложнением затрудненного прорезывания зуба мудрости (по классификации МКБ 10 5-го пересмотра перикоронит относится к заболеваниям пародонта, поэтому перикоронит включен в этот раздел патологии). Существующие консервативные способы лечения перикоронитов обычно бывают безуспешными, а иссечение капюшона с помощью традиционного метода не всегда приводит к желаемому результату. Капюшон зуба мудрости иссекают лазерным лучом путем овального (окаймляющего) разреза десны на 2-3 мм выше шейки зуба. Предварительно под капюшон вводят гладилку или шпатель, слегка оттягивающий капюшон от жевательной поверхности зуба. Иссечение капюшона проводится лазерным скальпелем в непрерывном или импульсно-периодическом режимах (при длительности импульсов - 1000-2000 мс и длительности паузы - 100-500 мс) и при мощности 3-4 Вт. Абляцию проводят лучом при мощности аппарата 2-3 Вт.
Преимуществом этого способа является возможность иссечения капюшона лазерным лучом с последующим образованием по линии разреза коагуляционной пленки, обеспечивающий надежный гемостаз, минимальный отек, защиту от мацерирующего действия слюны и микрофлоры, быструю эпителизацию, а также исключение образования микрогематом, плотное прилегание десневого края к шейке зуба, исключающее образование пародонтального кармана, нагноения и возникновение других осложнений.
По вышеописанной методике проводится иссечение капюшона зуба мудрости лазерным излучением под проводниковой и инфильтрационной анестезией (Ультракаин) в импульсно-периодическом режиме с мощностью 4,5 Вт. Затем раневую поверхность аблируют в том же режиме при мощности 2,5 Вт с целью создания защитной коагуляционной пленки, которая исключает возникновение кровотечения, образует надежный защитный барьер и стимулирует эффективную эпителизацию раневой поверхности (рис. 7).
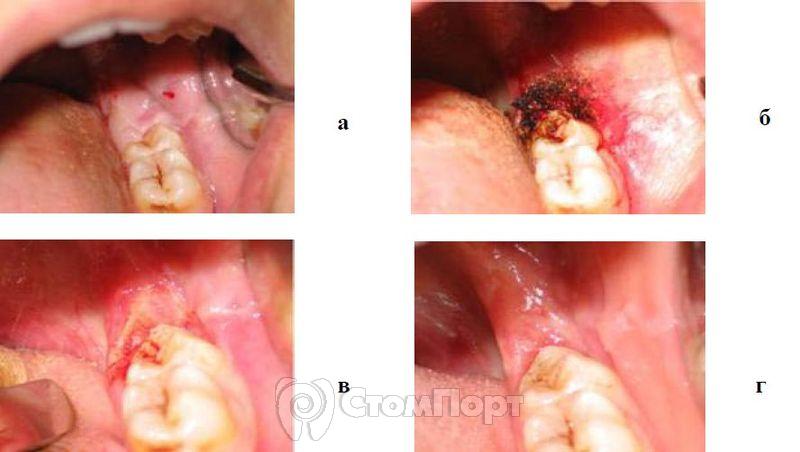
Рис. 7. Лечение хронического рецидивирующего перикоронита в области 38 зуба,
а - до лечения;
б - после оперативного вмешательства;
в - на 7-е сутки после оперативного вмешательства;
г - через 1 мес. после операции.
Лечение больных с анатомо-топографическими особенностями строения мягких тканей полости рта
С помощью лазерного скальпеля осуществляются с высокой эффективностью оперативные вмешательства при анатомо-топографических особенностях строения мягких тканей полости рта: мелкое преддверие полости рта, короткая уздечка языка, короткая уздечка верхней и нижней губы. Для лечения используют следующие параметры: непрерывный и импульсно-периодический режимы (при длительности импульсов - 500-2000 мс и длительности паузы - 100-1000 мс); мощность - 2,5-5 Вт.
После воздействия лазерного луча раневая поверхность покрывается коагуляционной пленкой и при небольших размерах дефекта наложения швов не требуется.
Под инфильтрационной анестезией (Ультракаин) в импульсно-периодическом режиме с мощностью 5 Вт проводится иссечение уздечки верхней губы у места ее прикрепления. Образовавшуюся при этом раневую поверхность затем аблируют в том же режиме при мощности 2,5 Вт с целью создания коагуляционной пленки (рис. 8).
Заживление протекает под йодоформной турундой или без неё и без наложения швов.
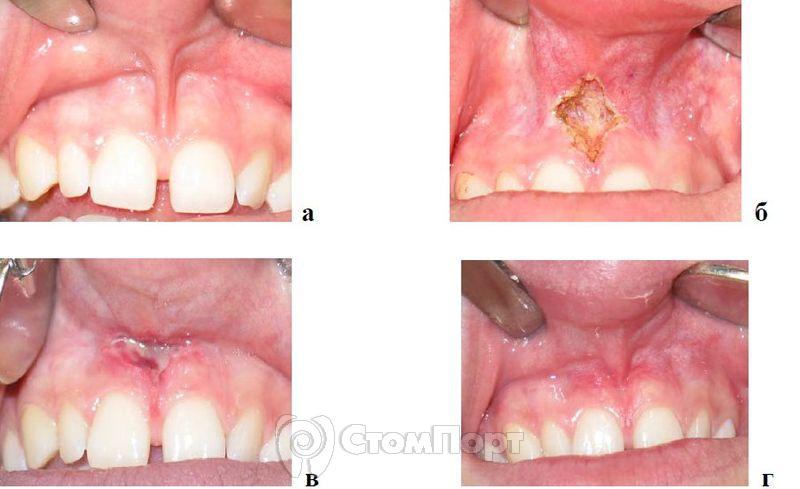
Рис. 8. Лечение низкого прикрепления уздечки верхней губы,
а - до операции;
б - после оперативного вмешательства;
в - через 7 дней после операции;
г - через 1 мес. после операции.
Вестибулопластика по Эдлану-Мейхеру (рис. 9) проводится под проводниковой и инфильтрационной анестезией (Ультракаин) по методу гидропрепарирования в импульсно-периодическом режиме с мощностью 4 Вт. Отслоенный слизистый лоскут фиксируют к надкостнице при помощи "лазерной сварки" мягких тканей.
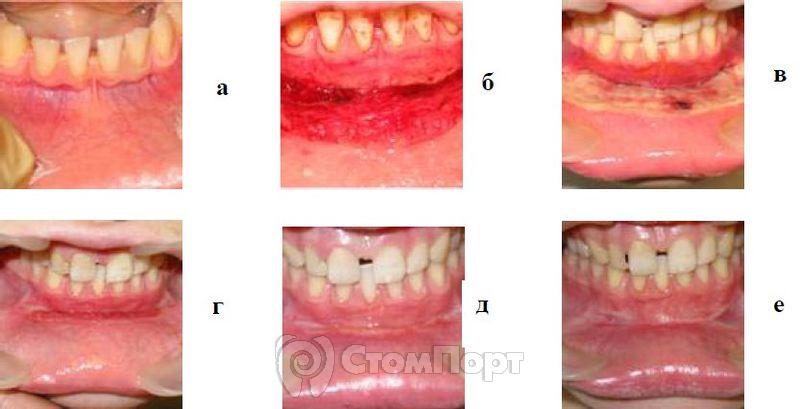
Рис. 9. Лечение мелкого преддверия полости рта на нижней челюсти,
а - до операции;
б - после оперативного вмешательства;
в - на 2-й день после операции;
г - через 12 дней после операции;
д, е - через 1 и 3 мес после операции.
Лечение больных с заболеваниями слизистой оболочки рта
При лечении заболеваний слизистой оболочки рта и губ, а именно длительно незаживающая эрозия слизистой языка и щеки, ограниченный гипер- и паракератоз, эрозивно-язвенная форма плоского лишая и лейкоплакии, используются следующие оптимальные режимы: мощность - 3,5-5,5 Вт, длительность импульсов - 500-2000 мс, длительность паузы - 100-1000 мс. Сущность метода заключается в послойной абляции (испарении) патологически измененных тканей или в удалении с помощью метода лазероэксцизии. При этом образуется коагуляционная пленка, которая надежно защищает раневую поверхность от мацерирующего действия слюны и ее микрофлоры и главное обеспечивает эффективную эпителизацию тканей.
Под инфильтрационной анестезией (Ультракаин) по вышеописанной методике в импульсно-периодическом режиме с мощностью 3,5 Вт проводится лазерная абляция измененного участка слизистой оболочки с образованием защитной коагуляционной пленки (рис. 10).
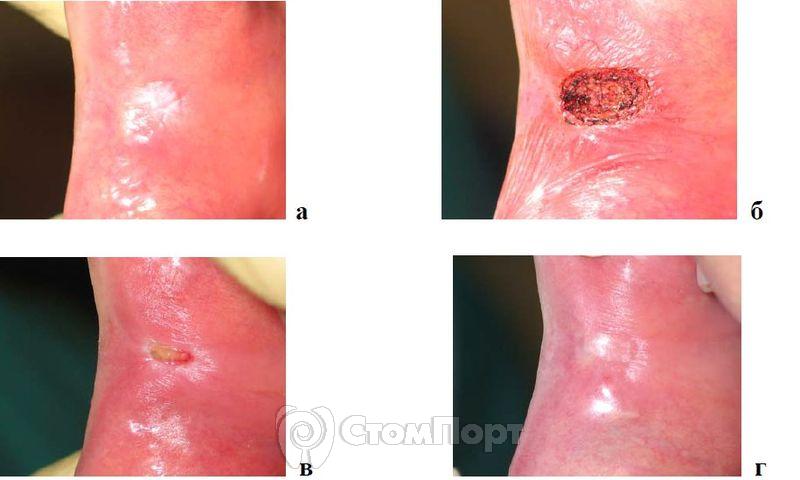
Рис. 10. Лечение веррукозной формы лейкоплакии на слизистой щеки справа,
а - до операции;
б - сразу после операции;
в - на 7-й день после операции;
г - через 21 день после оперативного вмешательства.
Возможные осложнения при использовании медицинской технологии и способы их устранения
При появлении болевой реакции и отека назначается обезболивающая и противовоспалительная терапия.
При рецидиве заболевания проводится повторное лечение с применением лазерной техники.
Эффективность использования медицинской технологии
Настоящая технология основывается на опыте использования лазерного излучения с длиной волны 0,97 мкм в отделении амбулаторной хирургической стоматологии ЦНИИ стоматологии в период 2003-2006 гг. За этот период обследовано и проведено лечение 200 больных. Мужчин было 47 человек (23,5%), женщин -153 (76,5%). Возраст больных - от 8 до 82 лет.
Статистика об использовании предложенных способов лечения с учетом нозологических форм заболеваний приведена в табл. 2.
Таблица 2. Распределение больных по полу с учетом нозологической формы заболеваний.
| Нозологические формы заболеваний | Распределение больных по полу |
Итого | |
| мужчины | женщины | ||
| Фиброма | 7 | 42 | 49 |
| Эпулис | 7 | 23 | 30 |
| Ретенционная киста малой слюнной железы | 3 | 8 | 11 |
| Короткая уздечка верхней губы | 5 | 15 | 20 |
| Перикоронит | 1 | 6 | 7 |
| Ранула | 4 | 7 | 11 |
| Папиллома | 3 | 13 | 16 |
| Гемангиома | 4 | 11 | 15 |
| Гипертрофический гингивит | 3 | 4 | 7 |
| Эрозивно-язвенная форма плоского лишая | 1 | 1 | 2 |
| Радикулярная киста | 2 | 7 | 9 |
| Короткая уздечка языка | 1 | 3 | 4 |
| Мелкое преддверие полости рта | 2 | 5 | 7 |
| Ограниченный гипер- и паракератоз | - | 4 | 4 |
| Длительно незаживающая эрозия слизистой оболочки языка и щеки | 1 | 1 | 2 |
| Лейкоплакия | 2 | 2 | 4 |
| Кандилома | 1 | 1 | 2 |
| Всего | 47 | 153 | 200 |
Для лечения больных с доброкачественными новообразованиями полости рта и губ лазерная технология была применена у 113 человек (фибромы - у 49 человек, ретенционные кисты малых слюнных желез - у 11, ранула - у 11, гемангиомы - у 15, радикулярная киста - у 9, кандиломы - у 2, папилломы - у 16 человек). Женщин было 89, мужчин - 24.
Проведен анализ результатов лечения 113 больных с доброкачественными образованиями полости рта и губ. У 16 (14,1%) больных после лазерного воздействия наблюдалась небольшая болевая реакция, у 36 (31,8%) пациентов имел место незначительный отек окружающих мягких тканей.
В отдаленном послеоперационном период ни в одном случае не наблюдалось осложнений.
После иссечения новообразований весь полученный материал был отправлен на гистологическое исследование. Гистология подтвердилась.
Через 1 мес. при контрольном осмотре у 4 (3,5%) пациентов был выявлен рецидив опухоли. В 2 случаях обнаружена простая гемангиома и по одному случаю - фиброма и ранула.
У 3 пациентов (2,6%) при гистологическом исследовании выявлено злокачественное новообразование. Пациенты были направлены в специализированные учреждения для дальнейшего лечения.
Лазерная технология была использована у 44 пациентов с заболеваниями тканей пародонта (эпулис - у 30 человек, гипертрофический гингивит - у 7, перикоронит - у 7 человек). Женщин было 33, мужчин - 11.
Анализ результатов лечения больных с заболеваниями пародонта показал, что у всех больных во время проведения оперативного вмешательства кровотечение отсутствовало. Небольшой коллатеральный отек мягких тканей наблюдался у 8 (18,2%) пациентов. У 11 (25%) больных после лазерного воздействия отмечалась незначительная болевая реакция в постоперационной области. Затрудненное открывание рта, боль и отек мягких тканей имел место у 3 (6,8%) пациентов и сохранялся в течение нескольких суток после операции.
Рецидив наблюдался у 3 (6,8%) пациентов этой группы. У 2 пациентов обнаружен рецидив эпулиса и в одном случае - перикоронит. Также у одного (2,3%) больного после гистологического исследования выявлено злокачественное новообразование. Больной направлен в специализированное учреждение для дальнейшего лечения.
Лазерная технология была применена у 31 пациента с анатомо-топографическими особенностями строения мягких тканей полости рта (короткая уздечка верхней губы - у 20 человек, мелкое преддверие полости рта - у 7, короткая уздечка языка - у 4 человек). Женщин было 23, мужчин - 8.
После лазерного воздействия болевая реакция в постоперационной области была слабо выражена или отсутствовала, а незначительный отек мягких тканей, прилегающих к операционной области, наблюдался лишь у 8 (25%) больных. Гиперемия слизистой оболочки вокруг раневой поверхности была также слабовыраженной или отсутствовала. Целостность слизистой оболочки рта полностью восстановилась на 10-14-е сутки после операции.
Результаты лечения после проведенного лазерного воздействия оказались хорошие у всех 31 больного. Ближайший и отдаленный контроль показал наличие тонкого, малозаметного рубчика на месте лазерного воздействия и отсутствие признаков воспалительного процесса в тканях.
Для лечения больных с заболеваниями слизистой оболочки рта лазерное излучение с длиной волны 0,97 мкм было проведено у 12 больных. Женщин было 8 человек, мужчин - 4.
Анализ результатов лечения 12 пациентов с заболеваниями слизистой оболочки рта (длительно незаживающая эрозия слизистой языка и щеки - 2 (1,3%) пациента, ограниченный гипер- и паракератоз - 4 (2,7%), эрозивно-язвенная форма плоского лишая - 2 (1,3%), лейкоплакии - 4 (2,7%) пациента) с использованием диодного лазерного скальпеля показал, что у 5 (41%) больных после лазерного воздействия имели место слабые боли, у 1 (8,3%) пациента в послеоперационной области боль была сильная. Незначительный отек мягких тканей наблюдался у 7 (58%) больных. Слизистая оболочка вокруг операционного поля была гиперемирована по типу каймы у 7 (58%) пациентов. Целостность слизистой оболочки рта полностью восстановилась к 10-14-и суткам.
Рецидив лейкоплакии наблюдался в одном случае (8,3% больных). У одного пациента после гистологического исследования выявлено злокачественное новообразование. Пациент направлен в специализированное учреждение для дальнейшего наблюдения и лечения.
Таким образом, анализ клинического применения аппарата ЛС-0,97-"ИРЭ-Полюс" с длиной волны 0,97 мкм для лечения больных с различными нозологическими формами заболеваний слизистой оболочки рта и пародонта показал, что предложенная медицинская технология является высокоэффективной. Из 200 больных, которым проведено лечение, положительные результаты были достигнуты у 197 (98,5%) человек.
Использование лазерных технологий дает возможность улучшить технику хирургического лечения больных с заболеваниями мягких тканей полости рта, слизистой оболочки рта и пародонта. Лазерное излучение при воздействии на биоткани обеспечивает сочетание хороших режущих и коагулирующих свойств. Управление режимами работы лазерных аппаратов позволяет проводить операции на мягких тканях полости рта атравматично, с минимальным повреждением окружающих и подлежащих тканей.
Лазерные аппараты нового поколения имеют целый ряд преимуществ, что наряду с сокращением расхода медикаментов и повышением производительности труда дает существенный экономический эффект.
Операции, проводимые с использованием лазерного излучения, легко переносятся больными и могут быть применены как в стационарных, так и в амбулаторных условиях. Необходимо широкое внедрение лазерной техники нового поколения в стоматологическую практику, главным образом на массовом амбулаторном приеме, как один из высокоэффективных методов повышения качества оказания стоматологической помощи.