
Кафедра хирургической стоматологии
и челюстно-лицевой хирургии НижГМА,
г. Нижний Новгород.
В настоящее время одним из актуальных вопросов стоматологии остается выбор тактики лечения больных с заболеваниями слизистой оболочки полости рта (СОПР). В связи с особенностями этиологии и патогенеза, возможным прогрессированием, трансформацией и малигнизацией они занимают особое место в структуре стоматологической заболеваемости. Особый интерес и внимание обоснованно вызывают проблемы диагностики и лечения предраковых заболеваний слизистой оболочки полости рта, что, в первую очередь, связано с их высокой распространенностью (12,5% от всех заболеваний полости рта и 26,6% от всех новообразований), определенными трудностями в выборе метода лечения и тактики ведения больных.
Существует большое количество методов лечения предраковых заболеваний слизистой оболочки полости рта в зависимости от патогенетических механизмов и клинических проявлений. Выбор тактики лечения всегда зависит от характера течения процесса, времени и длительности образования, состояния местного и общего иммунитета организма, присутствующей микрофлоры, своевременности устранения раздражающих или травмирующих факторов, эффективности проводимого ранее комплексного консервативного лечения. Однако далеко не всегда, используя только терапевтические методы лечения заболеваний слизистой полости рта, можно достигнуть положительного результата в виде полного структурного и функционального восстановления слизистой оболочки полости рта. При затяжном, длительном или рецидивирующем характере, наличии осложнений (вторичное инфицирование или малигнизация) единственным методом лечения является хирургическое. Любое хирургическое лечение характеризуется развитием раневого процесса, течение и исход которого в том числе зависит от характера и тяжести нанесенной травмы. Стандартная схема лечения таких больных характеризуется частым развитием осложнений, как в раннем послеоперационном периоде, связанных с постоянной травматизацией послеоперационного поля, невозможностью его изолирования от ротовой жидкости и присутствующей резидентной микрофлоры полости рта, так и в позднем, сопровождающихся образованием рубцовых деформаций и эстетическими дефектами.
В связи с этим возникает необходимость использования специальных малоинвазивных методов хирургического вмешательства. К методам малоинвазивного хирургического воздействия относят: электрокоагуляцию, лазерное воздействие, криодеструкцию либо их сочетание. Основной предпосылкой применения малоинвазивных методов является щадящий механизм воздействия на биологические ткани. Именно такими характеристиками и обладает радиохирургический метод.
Методы постоперационного лечения таких больных должны быть направлены на скорейшее купирование воспалительной реакции, предупреждение вторичного инфицирования раневой поверхности и стимулирование процессов регенерации.
Физико-химические свойства и биологическое действие озона, определяющие бактерицидный, фунгицидный, противовоспалительный, кровеостанавливающий, антигипоксический и иммунокорригирующий эффекты, а также возможности контроля направленности процессов эпителизации и заживления и отсутствие канцерогенных свойств, являлись прямой предпосылкой для использования озонотерапии в постоперационном периоде.
Таким образом, анализ данных по изучаемому вопросу доказал, что необходимость повышения комплексного лечения больных с заболеваниями СОПР актуальна, а разработка и внедрение малоинвазивных хирургических методов остаются приоритетными.
Целью нашего исследования явилось обоснование целесообразности и эффективности использования радиоволновой хирургии и местной озонотерапии в комплексном лечении заболеваний слизистой оболочки полости рта.
Материалы и методы
За период с 2005 по 2009 г. нами было проведено обследование и лечение 81 пациента с заболеваниями слизистой оболочки полости рта на базе кафедры хирургической стоматологии и челюстно-лицевой хирургии Стоматологической поликлиники НижГМА. Диагноз ставился на основании классификации А. Л. Машкиллейсона, 1984 г. В зависимости от выраженности клинических признаков и метода лечения все больные были разделены на 2 группы:
1. Лечение проводилось по традиционной методике (хирургическое иссечение скальпелем и местно противовоспалительное лечение), 28 человек;
2. Лечение проводилось с использованием радиоволнового прибора («Surgitron Dentosurg», фирма «Ellman», США) с использованием в качестве терапии послеоперационного периода озонированного раствора оливкового масла, 53 человека.
Группа контроля — 13 человек, без видимых клинических признаков поражения.
Консервативная терапии послеоперационного периода больных 1-й группы состояла из антибиотикотерапии в сочетании с антигистаминными препаратами и препаратами пробиотического ряда. Для местного воздействия назначались ротовые ванночки 0,05-0,06% хлоргексидина биглюконата с последующими аппликациями Метрогила Дента в течение 7-10 дней. Со 2-го дня после аппликаций на рану наносилась дентальная адгезивная паста Солкосерил, применение которой продолжалось до полного заживления раны. Чистка зубов рекомендовалась пациентам с последующего дня после операции обычной зубной щеткой с лечебно-профилактической зубной пастой. Швы снимались на 6-7-е сутки.
Пациентам 2-й группы хирургическое лечение проводили радиоволновым прибором «Surgitron Dentosurg» фирмы «Ellman Inc.», США в режиме № 2 (разрез + коагуляция), мощность 4,5-5 ед. Гемостаз раны осуществляли в режиме № 3 (коагуляция), мощность 3,5-4 ед. Время активации прибора после включения в сеть составляло 1,5-2 мин. Пассивный электрод-антенну накладывали для плотного контакта с телом пациента, исключая наложение в области сердца. В послеоперационном периоде назначали местное лечение: проведение аппликаций озонированным раствором оливкового масла концентрации 2,5 мг/л в озоно-кислородной газовой смеси по 10-15 мин. (с двукратной сменой повязки) — 2-3 раза в сутки, 4-5 дней. Чистка зубов рекомендовалась пациентам с последующего дня после операции обычной зубной щеткой с лечебно-профилактической зубной пастой.
Результаты и обсуждение
На основании данных проведенного клинического обследования течения заболеваний слизистой оболочки полости рта по полу, возрасту, сопутствующей патологии и локализации установлено: веррукозная форма лейкоплакии — большая часть обследованных — женщины в возрастной группе 50-59 лет, с длительным течением (3-5 лет), с преимущественной локализацией элементов поражения на слизистой оболочке щечной области по линии смыкания зубов (54,54% от общего числа больных), при этом более 20% больных ранее проводилось местное консервативное лечение, в структуре общесоматической патологии преобладали заболевания ЖКТ, более 80%. Эрозивноязвенная форма КПЛ составила более 12% больных, причем все — женщины, 60% в возрастной группе 60 лет и старше, равномерное распределение в группах 40-49 лет, 50-59 лет — по 20%, длительность течения заболевания составила 3-5 лет, причем все больные неоднократно проходили курс местной консервативной терапии. Преимущественная локализация элементов поражения отмечена на слизистой оболочке щечной области и языка — 70%. Группа с ороговевающими папилломами на слизистой оболочке полости рта составила более 25% больных, с преимущественной локализацией элементов поражения на языке более 50%. Распределение больных по половой принадлежности установило преобладание мужчин на 15%, что чаще всего, в более 85% случаев, связывали с травмой, преобладание в возрастной группе 50-59 лет (более 45%), длительность течения заболевания от 1 месяца до 2 лет. Дольчатые фибромы с участками изъязвления на слизистой оболочке полости рта отмечены у 21% больных. Преимущественная локализация патологического элемента на слизистой оболочке альвеолярного отростка верхней челюсти — более 70%, преобладание в возрастной группе 50-59 лет — более 47%, причем большая часть — женщины, более 80%. Длительность течения заболевания составила в среднем 1,5 года.
Во время оперативного вмешательства, проводимого по предложенной нами методике, отмечалось отсутствие кровотечения в зоне оперативного воздействия, за счет коагуляции сосудов в ране, что позволяло сократить время операции в 1,5 раза. Поскольку используемая частота (3,8 МГц) очень высокая, то волна, производимая прибором, проходя через тело, не вызывает болезненных сокращений мышечной ткани или стимулирования нервных окончаний, а разрез производится без давления на операционное поле, что было отмечено всеми больными.
В раннем послеоперационном периоде (1-е сутки) в области послеоперационной раны обращали на себя внимание умеренно выраженная отечность, незначительная гиперемия или ее отсутствие, что связано с особенностями действия радиоволны на биологические ткани. Умеренно выраженный болевой синдром отмечался только в группе с дольчатыми фибромами и эрозивно-язвенной формой КПЛ, что связано с объемом оперативного вмешательства, во всех остальных случаях был минимальным или отсутствовал. Повышение интенсивности кровообращения и метаболизма в тканях, а также бактерицидное действие озонированного масляного раствора приводило к быстрому видимому улучшению состояния раневой поверхности, появлением первых признаков гранулирования раневой поверхности на 0,8-1,2 суток раньше, чем в группе с традиционными методами лечения.
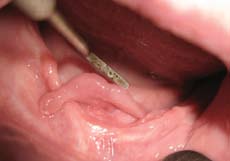
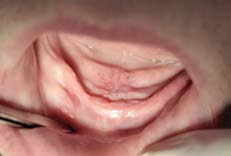
Рис.1. Дольчатая фиброма слизистой оболочки в подъязычной области.
Рис.2. Состояние слизистой оболочки на 6-е сутки после операции.
Влияние стандартной методики лечения на общую динамику клинического состояния послеоперационной раны на слизистой оболочке полости рта было более выражено у пациентов с эрозивно-язвенной формой КПЛ и в группе с дольчатыми фибромами, что связано и с локализацией элемента поражения — слизистая оболочка щечной области, слизистая оболочка альвеолярного отростка соответственно, и с размерами новообразований, что объясняется не только более глубоким поражением, но и большим объемом и инвазивностью хирургического вмешательства.
Более раннее начало регенеративных процессов и сокращение площади некроза тканей свидетельствуют об отсутствии повреждающего действия радиохирургического метода лечения, что подтверждается данными морфологического исследования в эксперименте.
При использовании радиохирургии и местной озонотерапии в комплексном лечении предраковых заболеваний слизистой оболочки полости рта отмечается значительное уменьшение болевого синдрома, выраженности отека в области послеоперационной раны, способствует ускорению процессов гранулирования и эпителизации раны на слизистой оболочке полости рта, что подтверждается показателями общего суммарного балла, характеризующего динамику клинических проявлений.
На основании выявленного позитивного воздействия радиоволнового метода и местной озонотерапии в послеоперационном периоде разработан, научно обоснован способ хирургического лечения заболеваний слизистой оболочки полости рта.
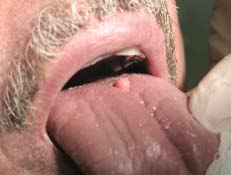
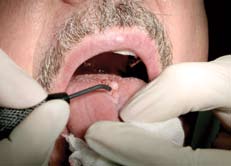
Рис.3. Фиброма слизистой оболочки на дорзальной поверхности языка. Пациент К., 52 года.
Рис.4. Операция удаления новообразования на слизистой оболочке языка радиохирургическим прибором Surgitron Dentosurg, мощность 5,5 ед., режим 2.
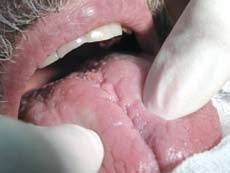
Рис.5. Состояние слизистой оболочки на 5-е сутки после операции.
Практические рекомендации: в комплексном лечении заболеваний слизистой оболочки полости рта целесообразно использовать радиохирургический метод иссечения патологических элементов и местную озонотерапию при послеоперационном ведении раны, что позволяет достичь сокращения времени оперативного вмешательства, достижения стойкого гемостаза раневой поверхности и послойного иссечения новообразования, ускорения сроков заживления раны и избежать ее инфицирования.
В качестве прибора для радиохирургии рекомендовано использовать радиоволновой прибор «Surgitron Dentosurg» фирмы «Ellman Inc.», США. Время активации прибора после включения в сеть составляет 1,5-2 мин. Пассивный электрод-антенну накладывать для плотного контакта с телом пациента, исключая наложения в области сердца.
Иссечение патологических элементов осуществлять по следующей методике: под местной анестезией с использованием анестетиков артикаинового ряда (с добавлением адреналина 1:200000 и реже 1:100000) производить послойное иссечение новообразования в пределах видимо неизмененных тканей в режиме № 2 (разрез + коагуляция), мощностью 4,5-5 ед. Идеальная техника разреза составляет от 5 до 8 мм в 1 с. Наиболее удобными в применении являются петлевидные электроды округлой и овальной форм. Очищение электрода производить салфеткой, смоченной в физиологическом растворе; затем проводить дезинфекцию и стерилизацию по стандартным методикам.
Озонированное оливковое масло необходимо готовить путем барботажа 10 мл стерильного оливкового масла озоно-кислородной газовой смесью с концентрацией озона 2,5 мг/л в течение 6 мин. Хранение препарата до 1 мес. в прохладном и темном месте. Озонированное оливковое масло применять в виде аппликаций на послеоперационную раневую поверхность на марлевых турундах в течение 10-15 мин. с двукратной сменой повязки, 3-4 раза в день в течение 57 дней. Курс лечения можно проводить как в амбулаторно-поликлинических условиях, так и в домашних, при условии обучения пациента. Противопоказаний к применению препарата не выявлено.
ВНИМАНИЕ! Любое копирование и размещение в сторонних источниках материалов, опубликованных на сайте WWW.STOMPORT.RU, возможно только при указании АКТИВНОЙ ссылки на источник. При копировании этой статьи указывайте: