
Пациент 32 лет в юности имел привычку грызть ногти. Эта привычка привела к стираемости и утрате режущего края зуба 11 (Рис. 1). При сборе общемедицинского и стоматологического анамнеза постарались выявить любые чрезмерные направленные движения нижней челюсти, вызванные стираемостью, а также провели проверку функций. Пациента попросили воспроизвести исходные движения челюсти, чтобы составить представление о парафункциональных направлениях движения. Пациент смог безо всяких усилий придать челюсти положение с максимальным контактом между зубами верхней и нижней челюстей при латеропротрузии. При этом он, однако, заявил, что бросил юношескую привычку. Это заявление позволило сделать вывод, что данные движения нижней челюсти оказались включены в паттерн нейромускульного контроля и воспроизводятся пациентом бессознательно. При осознании движений воля позволяет их контролировать; зная о последствиях, пациент может избегать подобных движений зубов.
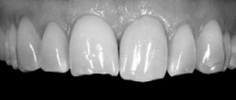
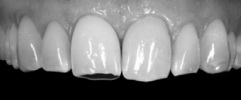
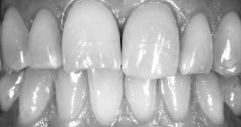
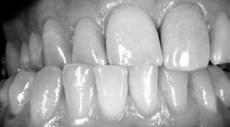
Рис 2. На фотоснимке графически восстановили первичное состояние зуба, чтобы использовать эту реконструкцию при планировании лечения и консультировании пациента.
Рис 3. Центральная окклюзия при максимальном бугорково-фиссурном контакте зубов-антагонистов. Легкая стираемость латеральных резцов.
Рис 4. Латеропротрузия; максимальный контакт режущих краев зуба 11 и зубов 41/31. В результате такого движения нижней челюсти утрачена структура резцов верхней и нижней челюстей.
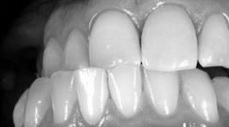
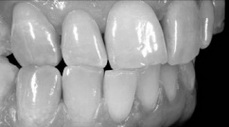
Рис 6. Ретрузия. Парафункциональные движения челюсти вызвали повреждение режущих краев резцов и клыков.
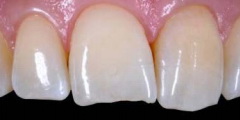
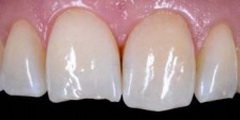
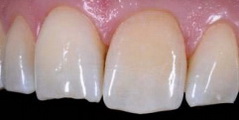
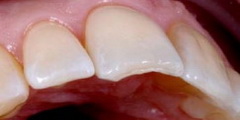
Рис 10. Вид со стороны режущего края: можно оценить распространение дефекта на небную поверхность зуба.
Оттенок сухих зубов во время лечения не соответствует исходному, зубы становятся намного светлее. Таким образом, оттенок подлежащего реставрации зуба необходимо регистрировать до лечения, особенно в тех
случаях, когда предполагается использовать коффердам. Для регистрации цвета рекомендуется применять шкалу оттенков или стоматологический спектрофотометр. Альтернативный вариант предполагает нанесение на непротравленный влажный соседний зуб образца композитного материала и его полимеризацию. В этом случае композит не связывается с эмалью; после полимеризации цвет композита можно сравнить с цветом зуба, а затем легко удалить композитный материал. В данном случае композитный материал нанесли на фронтальный зуб нижней челюсти (Рис. 11). Для дополнительной проверки оттенка также можно прибегнуть к предварительной моделировке (Рис. 12). Этот метод предпочтителен в качестве подготовительной меры при лечении такого рода.
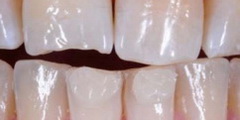
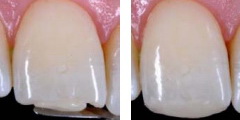
Рис 12–13. В ходе предварительной моделировки слой композитного материала нанесли на режущий
край зуба 11… и придали ему форму, полностью соответствующую контур соседнего зуба.
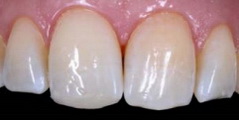
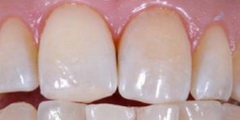
Рис 15. Пациента попросили осторожно выдвинуть нижнюю челюсть, сохраняя контакт зубов, чтобы избежать повреждения будущей реставрации при протрузионном движении. Последний слой композита не полимеризовали, так что на этом этапе его можно было скорректировать за счет пластической деформации. Композит подвергли полимеризации только после того, как было достигнуто положение максимальной протрузии. Эта мера существенно облегчила последующую реставрацию.
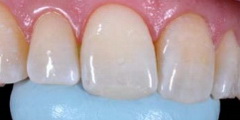
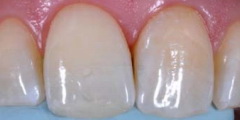
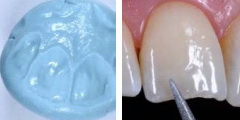
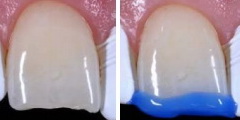
Рис 18. Силиконовый шаблон с оттиском небной поверхности зубов использовали при создании реставрации. Все ненужные части шаблона с вестибулярной стороны удалили с помощью скальпеля.
В результате получили точный рабочий шаблон с четкой границей режущего края.
Рис. 19. Эмаль вдоль границы дефекта препарировали, создав фальц с углом примерно 30° и сгладив заметные неровности на режущем крае.
Рис 20. Перед протравливанием эмали фосфорной кислотой соседние зубы защитили с помощью тефлоновой ленты.
Рис. 21. Поверхность всего режущего края покрыли протравливающим гелем.
После протравливания (Рис. 21) на эмаль нанесли адгезив GLUMA 2BOND (Heraeus Kulzer GmbH), для чего использовали увлажненную кисточку Applitip (Рис. 22). После полимеризации бондера на небной поверхности
зубов разместили и закрепили силиконовый шаблон. Если необходимо, чтобы шаблон нес на себе оттиски и зубов нижней челюсти, а это позволяет стабилизировать силиконовый шаблон в ходе его формирования, пациента просят слегка сжать челюсти, чтобы зафиксировать шаблон в оптимальном положении. (Изготовление шаблона: ватный тампон размещают между левой и правой опорными областями, пациента просят слегка сжать челюсти. Таким образом регистрируется окклюзия, и оттиски зубов нижней челюсти включаются в шаблон).
Первым слоем нанесли композитный материал Charisma Diamond оттенка OD (Heraeus Kulzer GmbH) (Рис. 23).
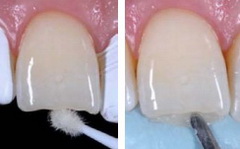
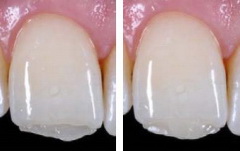
Рис 23. На зубы установили силиконовый шаблон и нанесли первый слой композитного материала Charisma Diamond (оттенка OD). Композит нанесли и распределили (за счет триксоторопии материала) с помощью шпателя Heidemann, с легким нажимом и небольшой вибрацией при движении инструмента.
Такая техника нанесения обеспечивает отсутствие пузырьков воздуха в композите и его хорошую адаптацию к силикону и структуре зуба.
Рис 24. Готовая небная стенка, выполненная из непрозрачного композита, сначала все-таки обладала некоторой прозрачностью из-за малой толщины материала. Теперь, имея прочную основу необходимой формы, можно было наносить следующие слои композита.
Рис 25. Область режущего края почти (на 70%) восстановлена. На вестибулярной поверхности оставлено место для следующего слоя композита
Чтобы обеспечить оптимальное соответствие оттенков, для нанесения новых слоев использовали тот же материал, что и при нанесении первого слоя (Рис. 25). Увеличение толщины композита привело к хорошо заметному усилению его непрозрачности. Наличие в композите Charisma Diamond особых частиц наполнителя обеспечивает так называемый «эффект хамелеона», благодаря которому для следующего слоя можно использовать оттенок A2 (Рис. 26). Материал этого же оттенка использовали для создания предпоследнего слоя; при этом уже достигли оптимального соответствия оттенков реставрации и тканей зуба.
В данном случае, однако, реставрации решили придать дополнительную натуральность с помощью нанесения еще одного, последнего слоя «отбеливающего» оттенка BL (Рис. 27). Цель заключалась в воссоздании светлого «муарового» рисунка, характерного для области режущего края фронтальных зубов верхней челюсти. Область режущего края реставрации намеренно сделали более длинной (Рис. 28), чтобы затем создать идеальный контур режущего края. Такой подход оказался очень эффективным, поскольку позволил предусмотреть различные варианты и добиться оптимального соответствия окончательного контура и общего внешнего вида зуба.
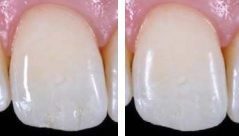
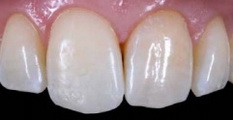
Рис 28. Увеличенная длина чуть более толстой реставрации на зубе 11 очень заметна при сравнении с соседним зубом.
Более грубые инструменты для подготовки к полировке можно использовать для удаления любых неровностей и плавного, постепенного сглаживания границ реставрации и эмали. Форму реставрации также можно скорректировать, поскольку резиновые полировальные головки позволяют снимать заметные объемы композита, регулируя степень его удаления за счет силы нажатия. Вращение инструмента следует направлять в сторону эмали, что позволяет создать очень тонкий переход на границе с реставрацией. За счет окончательной полировки поверхности реставрации придали исключительный блеск и яркость.
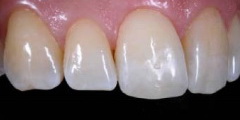
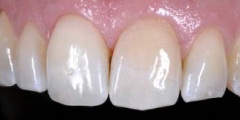
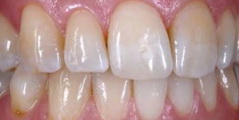
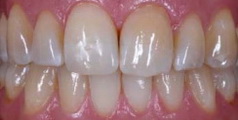
Рис 30. При взгляде под другим углом видно, что режущий край зуба 11 гармоничен, и его характерные особенности имитируют характеристики соседнего зуба.
Рис 31. При центральном соотношении челюстей оттенок реставрации полностью совпадает с цветовыми характеристиками соседних зубов. Зуб имеет физиологическое соотношение длины и ширины.
Рис 32. Фронтальный снимок: гармоничный вид зубного ряда.
Если дефект является результатом функционального расстройства, сохранение такой причины дефекта сопряжено с риском утраты реставрации.
Ввиду этого до начала реставрации дефекта рекомендуется проводить функциональный анализ и, по показаниям, лечение, направленное на «перепрограммирование» стоматогнатической системы. Долгосрочный успех обеспечивается за счет использования имеющихся на рынке высокотехнологичных, хорошо изученных кондиционирующих средств (например, GLUMA 2BOND) и композитных материалов (например, Charisma Diamond), обладающих исключительной эстетичностью, прочностью и эластичностью.
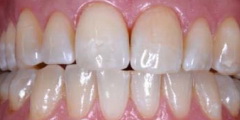
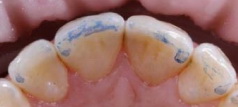
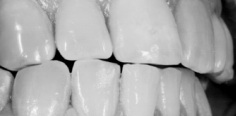
Рис 33. При создании реставрации учли особенности протрузионного движения у пациента, оставив достаточно места. Режущий край воссоздали таким образом, чтобы создать сбалансированный, равномерный контакт с зубами-антагонистами.
Рис 34. Снимок демонстрирует контакты зуба 11 при протрузии. Эти участки дополнительно сгладили при финишной отделке и полировке реставрации.
Рис 35. При латеропротрузии восстановленный режущий край зуба 11 плавно скользит поверх зубов-антагонистов, не задевая их.
Исходная публикация в журнале Cosmetic Dentistry 2/2010
Статья предоставлена компанией S.T.I. Dent