
Маргинальный несистемный пародонтит у взрослых
Речь идет о наиболее часто встречающейся форме пародонтита, которая у обоих полов клинически не выявляется до 30-35-летнего возраста. Заболевание вызывается зубными отложениями. Для клинициста целесообразным оказывается разделение маргинального пародонтита взрослых на две формы. По номенклатуре Общества Пародонтологов Германии, 1987, этот вид заболевания пародонта обозначается как поверхностный при рентгенологически обнаруженном разрушении кости до 1/3 корональной длины корня (Parodontitis marginalis superficialis). При распространении на апикальную треть корня говорят о Parodontitis marginalis profunda. В международном масштабе поверхностную форму называют Parodontitis levis, а глубокую форму - Parodontitis gravis.
Речь идет о наиболее часто встречающейся форме пародонтита, которая у обоих полов клинически не выявляется до 30-35-летнего возраста. Заболевание вызывается зубными отложениями. Для клинициста целесообразным оказывается разделение маргинального пародонтита взрослых на две формы. По номенклатуре Общества Пародонтологов Германии, 1987, этот вид заболевания пародонта обозначается как поверхностный при рентгенологически обнаруженном разрушении кости до 1/3 корональной длины корня (Parodontitis marginalis superficialis). При распространении на апикальную треть корня говорят о Parodontitis marginalis profunda. В международном масштабе поверхностную форму называют Parodontitis levis, а глубокую форму - Parodontitis gravis.
Маргинальный пародонтит у взрослых, связанный с системными заболеваниями
Эти формы маргинального пародонтита характеризуются клиническим многообразием, часто проявляющимся быстрым развитием и безуспешностью местных терапевтических мероприятий. Они вызываются, в основном, не зубными отложениями, а общими заболеваниями, при которых эти формы пародонтита возникают как сопутствующее явление. Принимается в расчет большое количество общих заболеваний (табл. 4).
Эти формы маргинального пародонтита характеризуются клиническим многообразием, часто проявляющимся быстрым развитием и безуспешностью местных терапевтических мероприятий. Они вызываются, в основном, не зубными отложениями, а общими заболеваниями, при которых эти формы пародонтита возникают как сопутствующее явление. Принимается в расчет большое количество общих заболеваний (табл. 4).
Агрессивные маргинальные пародонтиты ("раннее начало")
Рано начинающиеся агрессивные формы маргинального пародонтита могут быть подразделены на пубертатный маргинальный пародонтит (генерализованный, локализованный), ювенильный маргинальный пародонтит (локализованный, генерализованный) и быстро прогрессирующий маргинальный пародонтит у взрослых.
Рано начинающиеся агрессивные формы маргинального пародонтита могут быть подразделены на пубертатный маргинальный пародонтит (генерализованный, локализованный), ювенильный маргинальный пародонтит (локализованный, генерализованный) и быстро прогрессирующий маргинальный пародонтит у взрослых.
Пубертатный маргинальный пародонтит
Распространенность этой формы пародонтита - 0,84%. При локализованной форме поражены отдельные, тогда как при генерализованной форме - все молочные зубы. Отмечаются нарушения гемотаксиса нейтрофильных гранулоцитов. Заболевание начинается с момента прорезывания молочных зубов и приводит к их спонтанной потере. Генерализованный пубертатный маргинальный пародонтит связан с синдромом "дефицита лейкоцитной адгезии", синдромами Papillon-Lefevre или Chlers-Danlos. Другие исследования указывают на то, что первично дефекты в опорном аппарате зуба существуют в качестве чрезвычайно тонкого, исключительно бесклеточного (ацеллюлярного) корневого цемента.
Распространенность этой формы пародонтита - 0,84%. При локализованной форме поражены отдельные, тогда как при генерализованной форме - все молочные зубы. Отмечаются нарушения гемотаксиса нейтрофильных гранулоцитов. Заболевание начинается с момента прорезывания молочных зубов и приводит к их спонтанной потере. Генерализованный пубертатный маргинальный пародонтит связан с синдромом "дефицита лейкоцитной адгезии", синдромами Papillon-Lefevre или Chlers-Danlos. Другие исследования указывают на то, что первично дефекты в опорном аппарате зуба существуют в качестве чрезвычайно тонкого, исключительно бесклеточного (ацеллюлярного) корневого цемента.
Ювенильный маргинальный пародонтит
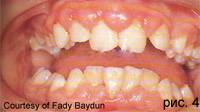 Возникающее в пубертатном периоде агрессивно протекающее заболевание пародонта может поражать вначале резцы и первые моляры верхней и нижней челюстей. Частота распространенности заболевания - примерно 0,1%. Наряду с локализованным маргинальным ювенильным пародонтитом существует и генерализованная форма, которая также проявляется в период полового созревания и характеризуется генерализованной утратой кости, минимальным воспалением и наличием зубных отложений. Заболевание часто связывается с системным нарушением иммунных сил пациента. Очевидно, существует связь с препубертатным маргинальным пародонтитом.
Возникающее в пубертатном периоде агрессивно протекающее заболевание пародонта может поражать вначале резцы и первые моляры верхней и нижней челюстей. Частота распространенности заболевания - примерно 0,1%. Наряду с локализованным маргинальным ювенильным пародонтитом существует и генерализованная форма, которая также проявляется в период полового созревания и характеризуется генерализованной утратой кости, минимальным воспалением и наличием зубных отложений. Заболевание часто связывается с системным нарушением иммунных сил пациента. Очевидно, существует связь с препубертатным маргинальным пародонтитом.
 Возникающее в пубертатном периоде агрессивно протекающее заболевание пародонта может поражать вначале резцы и первые моляры верхней и нижней челюстей. Частота распространенности заболевания - примерно 0,1%. Наряду с локализованным маргинальным ювенильным пародонтитом существует и генерализованная форма, которая также проявляется в период полового созревания и характеризуется генерализованной утратой кости, минимальным воспалением и наличием зубных отложений. Заболевание часто связывается с системным нарушением иммунных сил пациента. Очевидно, существует связь с препубертатным маргинальным пародонтитом.
Возникающее в пубертатном периоде агрессивно протекающее заболевание пародонта может поражать вначале резцы и первые моляры верхней и нижней челюстей. Частота распространенности заболевания - примерно 0,1%. Наряду с локализованным маргинальным ювенильным пародонтитом существует и генерализованная форма, которая также проявляется в период полового созревания и характеризуется генерализованной утратой кости, минимальным воспалением и наличием зубных отложений. Заболевание часто связывается с системным нарушением иммунных сил пациента. Очевидно, существует связь с препубертатным маргинальным пародонтитом.Быстро прогрессирующий (агрессивный) маргинальный пародонтит
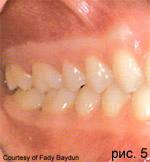
 Понятие быстро прогрессирующего маргинального пародонтита было выбрано для описания состояния пациентов с агрессивным маргинальным пародонтитом. Быстро прогрессирующий маргинальный пародонтит может возникнуть в любом возрасте после полового созревания, чаще всего заболевание наблюдается в возрасте от 20 до 35 лет. Заболевание характеризуется интенсивным десневым воспалением и быстрой утратой соединительнотканного прикрепления и альвеолярной кости. Распространенность данной патологии - 1-8%. Предполагают, что локализованный ювенильный маргинальный пародонтит может перерасти в генерализованный быстро прогрессирующий агрессивный маргинальный пародонтит. При быстро прогрессирующем маргинальном пародонтите обнаруживаются большие количества высоковирулентных микроорганизмов, таких как Porphyromonas gingivalis, Prevotella intermedia, Fusobacterium nucleatum, Eikenella corrodens, а также Actinobacillus actinomycetemcomitans. Клинически сложности дифференциальной диагностики между быстропрогессирующим маргинальным агрессивным пародонтитом и системным маргинальным пародонтитом у взрослых могут возникать в тех случаях, когда основное заболевание неизвестно (СПИД, диабет, нейтропения, и т.д.).
Понятие быстро прогрессирующего маргинального пародонтита было выбрано для описания состояния пациентов с агрессивным маргинальным пародонтитом. Быстро прогрессирующий маргинальный пародонтит может возникнуть в любом возрасте после полового созревания, чаще всего заболевание наблюдается в возрасте от 20 до 35 лет. Заболевание характеризуется интенсивным десневым воспалением и быстрой утратой соединительнотканного прикрепления и альвеолярной кости. Распространенность данной патологии - 1-8%. Предполагают, что локализованный ювенильный маргинальный пародонтит может перерасти в генерализованный быстро прогрессирующий агрессивный маргинальный пародонтит. При быстро прогрессирующем маргинальном пародонтите обнаруживаются большие количества высоковирулентных микроорганизмов, таких как Porphyromonas gingivalis, Prevotella intermedia, Fusobacterium nucleatum, Eikenella corrodens, а также Actinobacillus actinomycetemcomitans. Клинически сложности дифференциальной диагностики между быстропрогессирующим маргинальным агрессивным пародонтитом и системным маргинальным пародонтитом у взрослых могут возникать в тех случаях, когда основное заболевание неизвестно (СПИД, диабет, нейтропения, и т.д.).

 Понятие быстро прогрессирующего маргинального пародонтита было выбрано для описания состояния пациентов с агрессивным маргинальным пародонтитом. Быстро прогрессирующий маргинальный пародонтит может возникнуть в любом возрасте после полового созревания, чаще всего заболевание наблюдается в возрасте от 20 до 35 лет. Заболевание характеризуется интенсивным десневым воспалением и быстрой утратой соединительнотканного прикрепления и альвеолярной кости. Распространенность данной патологии - 1-8%. Предполагают, что локализованный ювенильный маргинальный пародонтит может перерасти в генерализованный быстро прогрессирующий агрессивный маргинальный пародонтит. При быстро прогрессирующем маргинальном пародонтите обнаруживаются большие количества высоковирулентных микроорганизмов, таких как Porphyromonas gingivalis, Prevotella intermedia, Fusobacterium nucleatum, Eikenella corrodens, а также Actinobacillus actinomycetemcomitans. Клинически сложности дифференциальной диагностики между быстропрогессирующим маргинальным агрессивным пародонтитом и системным маргинальным пародонтитом у взрослых могут возникать в тех случаях, когда основное заболевание неизвестно (СПИД, диабет, нейтропения, и т.д.).
Понятие быстро прогрессирующего маргинального пародонтита было выбрано для описания состояния пациентов с агрессивным маргинальным пародонтитом. Быстро прогрессирующий маргинальный пародонтит может возникнуть в любом возрасте после полового созревания, чаще всего заболевание наблюдается в возрасте от 20 до 35 лет. Заболевание характеризуется интенсивным десневым воспалением и быстрой утратой соединительнотканного прикрепления и альвеолярной кости. Распространенность данной патологии - 1-8%. Предполагают, что локализованный ювенильный маргинальный пародонтит может перерасти в генерализованный быстро прогрессирующий агрессивный маргинальный пародонтит. При быстро прогрессирующем маргинальном пародонтите обнаруживаются большие количества высоковирулентных микроорганизмов, таких как Porphyromonas gingivalis, Prevotella intermedia, Fusobacterium nucleatum, Eikenella corrodens, а также Actinobacillus actinomycetemcomitans. Клинически сложности дифференциальной диагностики между быстропрогессирующим маргинальным агрессивным пародонтитом и системным маргинальным пародонтитом у взрослых могут возникать в тех случаях, когда основное заболевание неизвестно (СПИД, диабет, нейтропения, и т.д.).Острый некротизирующий язвенный маргинальный пародонтит
Из острого некротизирующего язвенного гингивита может возникнуть острый некротизирующий язвенный маргинальный пародонтит, особенно, если этому предшествовали неустановленные системные заболевания, такие как ВИЧ, лейкопения и др. Возможно развитие вплоть до заболеваний Noma или Cancer oris.
Из острого некротизирующего язвенного гингивита может возникнуть острый некротизирующий язвенный маргинальный пародонтит, особенно, если этому предшествовали неустановленные системные заболевания, такие как ВИЧ, лейкопения и др. Возможно развитие вплоть до заболеваний Noma или Cancer oris.
Рефрактерный (невосприимчивый) маргинальный пародонтит
Эта форма заболевания развивается у пациентов, несмотря на проведенную правильную терапию. Утрата опорных тканей продолжается, при этом поражается в большинстве случаев несколько участков пародонта. Пораженные участки инфицированы периопатогенными микроорганизмами, в том числе P. forsythus, F. nuclearum, E. corrodens, P. gingivalis и др. Процент рецидивов чрезвычайно высок. Вначале наступает массивная потеря опорных тканей, затем - потеря заболевших зубов.
Эта форма заболевания развивается у пациентов, несмотря на проведенную правильную терапию. Утрата опорных тканей продолжается, при этом поражается в большинстве случаев несколько участков пародонта. Пораженные участки инфицированы периопатогенными микроорганизмами, в том числе P. forsythus, F. nuclearum, E. corrodens, P. gingivalis и др. Процент рецидивов чрезвычайно высок. Вначале наступает массивная потеря опорных тканей, затем - потеря заболевших зубов.
Пародонтальный абсцесс
Он представляет собой четко очерченную, чаще всего полукруглую флюктуирующую припухлость в прикрепленной десне и может развиваться через мукогингивальную границу до верхнего вестибулума. Абсцесс образуется, в основном, на фоне существующего маргинального пародонтита. При длительном существовании абсцесса происходит расплавление слизистой оболочки и спонтанное опорожнение гнойного содержимого через свищевой ход.
Он представляет собой четко очерченную, чаще всего полукруглую флюктуирующую припухлость в прикрепленной десне и может развиваться через мукогингивальную границу до верхнего вестибулума. Абсцесс образуется, в основном, на фоне существующего маргинального пародонтита. При длительном существовании абсцесса происходит расплавление слизистой оболочки и спонтанное опорожнение гнойного содержимого через свищевой ход.
Таблица 5
Обзор особых форм маргинальных пародонтопатий
Обзор особых форм маргинальных пародонтопатий
|
Особые формы маргинальных пародонтопатий |
|
|
Пародонтопатии
|
Формы
|
| Десневая пародонтальная атрофия | Одиночные рецессии Генерализованные рецессии - с расщелинами Штильманна - с гирляндами МакКолла |
| Окклюзионная травма | |
| Эпулиды | Гранулематозный эпулид (эпулид беременности) Фиброзный эпулид Epulis gigantocellularis |
| Десневые и пародонтальные кисты | |
Особые формы маргинальных пародонтопатий
В табл. 5 приводится обобщение особых форм маргинальных пародонтопатий, которые, в основном, не имеют воспалительной природы и причиной которых не является инфекция из зубных отложений. Под этим подразумевается гингиво-пародонтальная атрофия, окклюзионная травма, все эпулиды, а также десневые и пародонтальные кисты.
В табл. 5 приводится обобщение особых форм маргинальных пародонтопатий, которые, в основном, не имеют воспалительной природы и причиной которых не является инфекция из зубных отложений. Под этим подразумевается гингиво-пародонтальная атрофия, окклюзионная травма, все эпулиды, а также десневые и пародонтальные кисты.
Гингиво-пародонтальная атрофия
Гингиво-пародонтальная атрофия - это регресс десны и альвеолярной кости на выпуклостях корня в буккальной, лингвальной и палатинальной проекциях. До сих пор это состояние обозначалось как десневая рецессия. Понятие "гингиво-пародонтальная атрофия" - понятие широкое, так как первичное отсутствие кости альвеолярного отростка над выпуклостями корня в виде костной дегисценции (частичного обнажения участков корня зуба) определяет картину болезни. Клинически выявленные процессы десневой рецессии могут быть генерализованными или локальными. Часто они обобщаются с типичными фиброзными опухолевыми утолщениями краев (гирлянды МакКолла) и с образованием узких расщелин (расщелин Штильманна). Гингиво-альвеолярная атрофия возникает первично после прорезывания зубов через генетически заданное неправильное соотношение размеров, формы и признаков искривления корней с окружающим альвеолярным отростком и толщиной кости. После прорезывания зубов под слизистой оболочкой образуются клинически не выявляемые костные дегисценции, а также фенестрации (свищи) над корнями. В период функционирования зуба и с увеличением возраста наступает истончение десневой манжеты и трофические нарушения, которые особенно увеличиваются при растягивании связок и при слишком узкой прикрепленной десне. К прогрессированию также приводят экзогенные раздражения, такие как хроническая механическая травматизация при чистке зубов и при проведении других методов ротовой гигиены.
Гингиво-пародонтальная атрофия - это регресс десны и альвеолярной кости на выпуклостях корня в буккальной, лингвальной и палатинальной проекциях. До сих пор это состояние обозначалось как десневая рецессия. Понятие "гингиво-пародонтальная атрофия" - понятие широкое, так как первичное отсутствие кости альвеолярного отростка над выпуклостями корня в виде костной дегисценции (частичного обнажения участков корня зуба) определяет картину болезни. Клинически выявленные процессы десневой рецессии могут быть генерализованными или локальными. Часто они обобщаются с типичными фиброзными опухолевыми утолщениями краев (гирлянды МакКолла) и с образованием узких расщелин (расщелин Штильманна). Гингиво-альвеолярная атрофия возникает первично после прорезывания зубов через генетически заданное неправильное соотношение размеров, формы и признаков искривления корней с окружающим альвеолярным отростком и толщиной кости. После прорезывания зубов под слизистой оболочкой образуются клинически не выявляемые костные дегисценции, а также фенестрации (свищи) над корнями. В период функционирования зуба и с увеличением возраста наступает истончение десневой манжеты и трофические нарушения, которые особенно увеличиваются при растягивании связок и при слишком узкой прикрепленной десне. К прогрессированию также приводят экзогенные раздражения, такие как хроническая механическая травматизация при чистке зубов и при проведении других методов ротовой гигиены.
Окклюзионные травмы
Под ними подразумевают физическую и механическую травматизацию удерживающего аппарата зуба, десмодонта и костных альвеолярных стенок как следствие ортодонтических мероприятий и окклюзионных перегрузок (или неправильного распределения нагрузки). В десмодонте происходят явления перестройки, обратимые вначале и исчезающие с устранением травматизации. Важно отметить, что после устранения травмы повышенная подвижность зуба реверсируется (становится обратимой). Окклюзионная травма может влиять на образование карманов. Вызванные травмой изменения в более глубоком десмодонте могут сливаться с образованием карманов, возникших в результате вторжения маргинальных бактерий, и способствовать таким образом быстро прогрессирующему разрушению пародонта (Schroeder, 1991).
Под ними подразумевают физическую и механическую травматизацию удерживающего аппарата зуба, десмодонта и костных альвеолярных стенок как следствие ортодонтических мероприятий и окклюзионных перегрузок (или неправильного распределения нагрузки). В десмодонте происходят явления перестройки, обратимые вначале и исчезающие с устранением травматизации. Важно отметить, что после устранения травмы повышенная подвижность зуба реверсируется (становится обратимой). Окклюзионная травма может влиять на образование карманов. Вызванные травмой изменения в более глубоком десмодонте могут сливаться с образованием карманов, возникших в результате вторжения маргинальных бактерий, и способствовать таким образом быстро прогрессирующему разрушению пародонта (Schroeder, 1991).
Эпулиды
С точки зрения этиологии вероятно, что маргинальный пародонтит является предпосылкой для возникновения эпулида. Эпулиды подразделяются на гранулематозный, фиброзный и гигантоцеллюлярный эпулид (Epulis gigantocellularis). Сегодня существует тенденция рассматривать разные формы эпулидов не как повреждения, которые могут переходить в другие формы, а в каждом случае как самостоятельные образования (Schroeder, 1991). Эпулид, возникающий при беременности, рассматривается как разновидность гранулематозного эпулида. В международном масштабе, в отличие от немецкой номенклатуры, эпулиды обозначаются как гиперплазии десны - гранулематозные, фиброзные, гигантоцеллюлярные.
С точки зрения этиологии вероятно, что маргинальный пародонтит является предпосылкой для возникновения эпулида. Эпулиды подразделяются на гранулематозный, фиброзный и гигантоцеллюлярный эпулид (Epulis gigantocellularis). Сегодня существует тенденция рассматривать разные формы эпулидов не как повреждения, которые могут переходить в другие формы, а в каждом случае как самостоятельные образования (Schroeder, 1991). Эпулид, возникающий при беременности, рассматривается как разновидность гранулематозного эпулида. В международном масштабе, в отличие от немецкой номенклатуры, эпулиды обозначаются как гиперплазии десны - гранулематозные, фиброзные, гигантоцеллюлярные.
Десневые и пародонтальные кисты
Образование пародонтальных кист происходит из десмодонтального пространства. Рассеянные в нем остатки эпителиальных клеток (по Mallessez) пролиферируют из маргинального пародонта в результате воспалительного раздражения. Пародонтальные кисты представляют собой, как правило, большие трудности для дифференциальной диагностики. По местоположению находящиеся ближе к кромке десны десневые кисты отличают от распространяющихся на альвеолярный отросток пародонтальных кист, которые приводят к расплавлению кости в виде полумесяца в результате десмодонтальной расщелины.
Образование пародонтальных кист происходит из десмодонтального пространства. Рассеянные в нем остатки эпителиальных клеток (по Mallessez) пролиферируют из маргинального пародонта в результате воспалительного раздражения. Пародонтальные кисты представляют собой, как правило, большие трудности для дифференциальной диагностики. По местоположению находящиеся ближе к кромке десны десневые кисты отличают от распространяющихся на альвеолярный отросток пародонтальных кист, которые приводят к расплавлению кости в виде полумесяца в результате десмодонтальной расщелины.