
Основной проблемой имплантации при значительной редукции альвеолярного отростка верхней челюсти является недостаточная высота костной ткани в области верхнечелюстных пазух. Кроме того, плотность костной ткани здесь значительно ниже в сравнении с другими участками. Альвеолярный отросток, как правило, представлен тонким кортикальным слоем и пористым губчатым. Уменьшение высоты и ширины альвеолярного отростка, а так же снижение кровоснабжения данной области и отсутствие стимуляции со стороны мышц усугубляют процессы редукции альвеолярного отростка.
Недостаток костной ткани по высоте в данной области обусловлен двойственными процессами, так как регрессивная трансформация альвеолярного гребня происходит параллельно с увеличением пневматизации верхнечелюстного синуса.
Описанные выше факторы, безусловно, снижают прогнозируемость имплантации в данной области.
Цель данной статьи заключается в представлении данных литературы и собственных результатов, посвященных описанию различных методов аугментации, которые применяются при недостаточном объеме костной ткани в области редуцированного альвеолярного отростка верхней челюсти.
История вопроса.
Недостаток костной ткани в области предполагаемой установки имплантатов может привести к разного рода осложнениям в отдаленном периоде. Для того, чтобы избежать возможных неудач предложены различные методики (Misch C.E., 2005):
· Установка имплантатов в пограничных с синусом участках.
· Применение субпериостальных имплантатов.
· "Мягкий" синус-лифт.
· "Открытый" синус-лифт с одномоментной или отсроченной имплантацией.
· Горизонтальная остеотомия верхней челюсти с интерпозицией костных трансплантатов.
· Установка имплантатов с перфорацией дна пазухи.
Caldwell, в 1893, впервые описал доступ к верхнечелюстному синусу через fossa canina в США. Четырьмя годами позже, Luc, во Франции, описал подобную операцию. Эта операция стала известна как операция по Caldwell-Luc. Современные операции по поднятию дна пазухи, с целью увеличить доступный объем костной ткани для установки имплантатов, являются модификацией данной методики. В 1974 г., Tatum, была предложена оригинальная методика поднятия дна верхнечелюстного синуса. В латеральной стенке верхнечелюстной пазухи "надламывалось" костное окно, производилось отслаивание слизистой от дна пазухи, в сформированное пространство вводилась аутогенная кость, имплантаты устанавливались через 6 мес. (Meyer, U., Vollmer, D., Runte, C., Bourauel, C. and Joos, U. 2001) (рис.1,2).
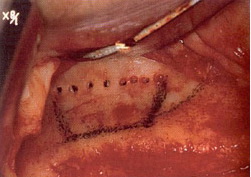
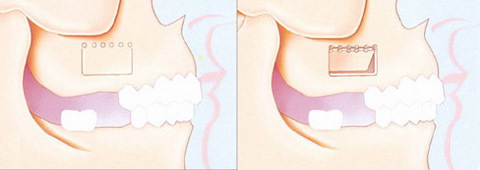
Рис.1а,1b,2 на рисунке представлен классический доступ для проведения латерального синус- лифта по Tatum (Garg, A.K., Bone Biology, Harvesting, and Grafting for Dental Implants: Rationale and Clinical Applications, Quintessence 2004).
В период с 1974 по 1979 г. аутогенные костные трансплантаты были первыми костнозамещающими материалами, применяемыми при субантральной аугментации (Misch C.E., 2005).
Независимо Boyne и James (1980 г.) описали применение аутогенной кости для субантральной имплантации. Они создавали костное окно диаметром порядка 1 см в латеральной стенке синуса с использованием шаровидного бора. Слизистая пазухи отслаивалась от ее дна, костное окно подворачивалось во внутрь и пространство под ним заполнялось аутогенной костью, полученной из гребня подвздошной кости. Авторы проводили установку пластиночных имплантатов через 3 мес. после аугментации по двухэтапной методике (Wheeler S.L. 1997; Garg, A.K., 2004; Misch C.E., 2005).
В 1984г. Mish продемонстрировал комбинацию одновременного поднятия дна пазухи с установкой пластиночных имплантатов.
В 1990 были представлены методики поднятия дна пазухи с применением различных костнозамещающих материалов.
В 1994 г. Summers R.B. описал методику поднятия дна пазухи с использованием круглых и торпедовидных остеотомов, с увеличивающимися диаметрами (от 1 до 4 мм). С помощью данных инструментов создавалась компрессия кости по периферии и мягко приподнималось дно пазухи. Summers модифицировал данную методику, предложив вводить в сформированное пространство какой-либо остеотропный материал.
В 1997 г. Grag и Quinones была опубликована модифицированная методика комбинации субантральной аугментации с имплантатами, имеющими шероховатую поверхность.
Постоянное появление новых публикаций, описывающих применение костнозамещающих материалов и особенностей их использования, гистологические обоснования применения тех или иных материалов в комбинации с различными методиками, актуализирует данную проблему.
Анатомические особенности верхнечелюстного синуса.
Установка имплантатов в области верхней челюсти может быть затруднена по ряду причин, таких как недостаток костной ткани в боковых отделах верхней челюсти, выраженная пневматизация синуса, низкое качество кости и т.д. Для правильного проведения вмешательств в данной области необходимо ориентироваться в ее анатомических особенностях.
Верхнечелюстная пазуха располагается в теле верхней челюсти и является самой большой воздухоносной полостью черепа (средний объем составляет 10-12 см3). Она образуется в результате врастания слизистой оболочки среднего носового хода в губчатую костную ткань. Одновременно с этим в ткани прорастают иннервирующие их нервные стволы, закладывается и развивается сеть артериальных, венозных и лимфатических сосудов, образуется сложный слизисто-железистый и ретикулярный аппарат.
Анатомические изменения верхнечелюстного синуса после потери зубов.
После потери зубов, альвеолярный отросток верхней челюсти подвергается резорбции. J.Stover (1995) считает, что данные процессы наиболее выражены с вестибулярной стороны. Это связано с тем, что вестибулярная часть альвеолярного отростка получает излишнее компрессионное давление. Данные процессы резорбции кости усугубляются увеличением пневматизации синуса. Л.И.Свержевский и Б.Б.Брандсбург выделяют три типа пазух: пневматический, склеротический и промежуточный. Считается, что чаше встречается пневматический тип. Высота альвеолярного отростка при наличии зубов при смешанном типе строения пазух в среднем составляет 8-12 мм, пневматическом - меньше 8-10 мм, склеротическом - больше 12 мм. Вследствие данных изменений центр альвеолярного гребня смещается небно (рис.3). Как результат врач не сможет установить имплантат в правильную протетическую позицию без проведения костнопластических операций с целью увеличения ширины гребня (Misch C.E., 2005).
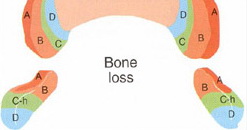
Рис.3: редукция костной ткани альвеолярного отростка верхней челюсти и альвеолярной части нижней челюсти (от A к D) (Misch, C.E. Dental Implant Prosthetics, Mosby 2005).
Важной анатомической особенностью пазухи является ее нижняя стенка. Альвеолярная бухта в 42% случаев опускается ниже носового хода (до 11 мм), в 17,9% - располагается выше и в 39,9% находится на одном уровне с ним (Свержевский Л.И.,1910). Антропометрические исследования показали, что наибольшим является расстояние между дном пазухи и верхушками корней первого премоляра (в среднем 7,4 мм), а наименьшим в области первого моляра (2 мм) (Иванов А.С., 1976). Толщина нижней стенки пазухи также не одинакова на всем ее протяжении, так в области первого премоляра она наиболее тонкая, а при приближении к области моляров (Kwak H.H., Park, H.R., Yoon M. K., Kang M.K., Koh K.S., Kim H.J. 2004).
Передняя стенка пазухи довольно тонкая и является основным местом для доступа при проведении операции радикальной синусотомии по Caldwell-Luc и лечении осложнений связанных с аугментацией в этой области.
Верхняя стенка синуса является дном орбиты. Это самая тонкая граница, особенно в заднем отделе, где часто наблюдаются костные расщелины или костная ткань отсутствуют вовсе. В толще верхней стенки проходит нижнеглазничный канал. Такие анатомические взаимоотношения повышают риск развития внутриглазничных и внутричерепных взаимоотношений.
Задняя стенка пазухи граничит с крылонебной ямкой. Хирург должен уделять особое внимание при работе в этой области. Во-первых, имеется близость внутренней челюстной артерии и возможность ее травмирования, во-вторых, близкое расположение крыловидного венозного сплетения у бугра верхней челюсти. При атрофии кости расстояние между артерией, венозным сплетением и альвеолярным отростком сокращается и это может привести к травме этих анатомических образований. Возможность установить имплантат в этой области дает крыловидная зона, причем необходимо достичь латеральной пластинки крыловидного отростка. Однако всегда существует опасность повреждения дистальнонижнего угла пазухи, ветвей верхнечелюстной артерии. Лигировать поврежденные сосуды довольно сложно, что может потребовать перевязки сонной артерии.
Латеральная стенка довольно плотная, так как утолщается за счет скулоальвеолярного гребня в месте прикрепления скуловой кости. Через эту границу проводится латеральная аугментация пазухи по Tatum.
Медиальная стенка пазухи разделяет синус от полости носа и сообщается с ней через отверстие в среднем носовом ходе. Отдел полости носа, куда открывается верхнечелюстная пазуха, называется остио-меатальным комплексом. Данный комплекс обеспечивает поступление воздуха и спонтанное дренирование пазухи.
Необходимо принимать во внимание возможность наличия костных перегородок в полости синуса (костные септы). Они могут являться причиной перфорации слизистой пазухи во время ее отслаивания от стенок синуса при проведении латеральной аугментации. Для оценки наличия или отсутствия септ необходимо использовать компьютерную томографию (рис.4,5) (Krennmair G., Ulm W., Lugmayr H, and Solar P., 1999). Ch.Ulm et al (1995) исследовали дно пазухи на 41 беззубой челюсти.
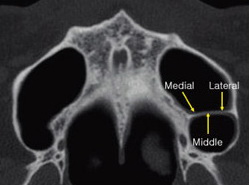
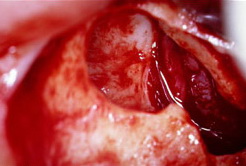
Рис.4: септа в области правого верхнечелюстного синуса (компьютерная томография).
Рис.5: вид перегородки во время операции.
Перегородки были обнаружены в 31,7% случаев, наиболее часто они обнаруживались между вторым премоляром и первым моляром. При этом в 26,8% случаев обнаружена одна, а в 4,9% две перегородки. Как правило, перегородки располагались в щечно-небном направлении. Возможной причиной формирования данных образований авторы считают различной степени пневматизацию верхнечелюстных пазух, которая происходит параллельно редукции альвеолярного отростка.
Архитектоника костной ткани в боковых отделах верхней челюсти.
Плотность кости в области боковых отделов верхней челюсти в 5-10 раз ниже, чем в центральном отделе нижней челюсти. Как правило, там наблюдается D3, D4 тип архитектоники костной ткани (рис.6а,b).
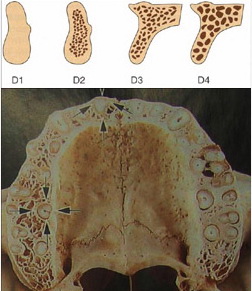
Рис.6а,6b: классификация плотности костной ткани по Misch.
Кровоснабжение и иннервация верхнечелюстного синуса.
Кровоснабжение верхнечелюстных пазух обеспечивает ряд первичных и вторичных физиологических процессов в них. К первым относится трофическая функция васкуляризации данной области. Ко вторым относятся те функции, которые создают определенные условия для оптимизации дыхательной функции, в которой участвуют верхнечелюстные пазухи (увлажнение, согревание, регуляция скорости воздушного потока, клиренс инородных частиц). Главным сосудом, снабжающим ткани верхнечелюстных пазух, является a.sphenopalatina - ветвь a.maxillaris. Она входит в полость носа через крылонебное отверстие в сопровождении одноименных сосудов и нервов. Главный ствол крылонебной артерии делится на медиальную и латеральную ветви, васкуляризирующие верхнечелюстные пазухи. Следует отметить, что существуют анастомозы между сосудами кровоснабжающими синус, глазницу и переднюю черепную ямку. Венозная сеть пазух также связана с упомянутыми выше анатомическими образованиями. Вены верхнечелюстных синусов повторяют ход одноименных артерий, а также образуют большое количество сплетений, соединяющих вены пазух с венами глазницы и лица. Вены верхнечелюстных пазух также связаны с венами крыловидного венозного сплетения, кровь из которого вливается в кавернозный синус и вены твердой мозговой оболочки.
Иннервация верхнечелюстных пазух осуществляется сложной системой нервных окончаний, представленных чувствительными, симпатическими и парасимпатическими нервами. Чувствительная иннервация синусов осуществляется второй ветвью тройничного нерва (n.maxillaris) и его ветвями (n.infraorbitalis, nn.alveolaris superiors, rami nasals externi). Обширная рефлексогенная зона верхнечелюстной пазухи с ее многочисленными артериальными, венозными и лимфатическими сплетениями, богатым железистым аппаратом, обеспечивается парасимпатической и симпатической иннервацией. Парасимпатическая иннервация пазух осуществляется волокнами, идущими в составе большого каменистого нерва, который отходит от лицевого нерва и вступает в крылонебный узел. Это парасимпатический узел, обеспечивающий возбуждение холинореактивных структур верхнечелюстных пазух, проявляющееся расширением сосудов, увеличением секреции слизистых желез, увеличением проницаемости сосудистой стенки, что в результате приводит к отеку тканей. Эти признаки характерны для вазомоторно-аллергической синусопатии. Симпатическая иннервация верхнечелюстных пазух, возбуждая соответствующие адренергические структуры, обеспечивает их трофику. Она осуществляется двумя путями: (1) по нервным сплетениям, окружающим многочисленные сосудистые разветвления основонебной и решетчатой артерий; (2) по ветви внутреннего сонного сплетения (plexus caroticus internus), составляющей глубокий каменистый нерв (n.petrosus profundus), который вместе с большим каменистым нервом образует нерв каменистого канала, вступающий через одноименный канал в крыловидно-небную ямку.
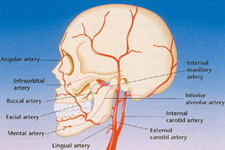
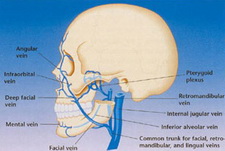
Рис.7,8: кровоснабжение верхнечелюстного синуса (Garg, A.K., Bone Biology, Harvesting, and Grafting for Dental Implants: Rationale and Clinical Applications, Quintessence 2004).
Физиология верхнечелюстного синуса.
Верхнечелюстные пазухи выстланы слизистой оболочкой (Шнайдерова мембрана) (рис.6c) и покрыта многорядным призматическим мерцательным эпителием. Основными морфофункциональными единицами эпителия являются реснитчатые, вставочные и бокаловидные клетки. Физиологическая локомоция мерцательного эпителия обеспечивает выполнение дренажной функции. Мерцательные клетки и слизистые клетки, расположенные в собственной пластинке слизистой оболочки, образуют мукоциллиарный аппарат. Вставочные клетки имеют ворсинки и вместе с реснитчатыми регулируют и осуществляют продукцию перицилиарной жидкости, определяя вязкость секрета. Бокаловидные клетки являются модифицированными цилиндрическими клетками эпителия и представляют собой одноклеточные железы, вырабатывающие вязкую слизь.
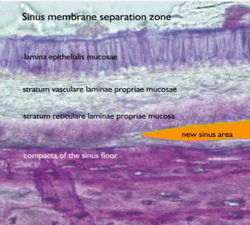
Рис.6с: представлено гистологическое строение слизистой пазухи и уровень, на котором должна производиться отслойка слизистой при операции синус-лифт.
На границе с костной тканью слизистая оболочка пазухи состоит из волокнистой соединительной ткани, выполняющей роль надкостницы и содержащей большое количество кровеносных сосудов.
Обследование пациента.
1. Клиническое обследование.
2. Дополнительные методы:
Ортопантомография.
Компьютерная томография.
Имплантация при значительной редукции альвеолярного отростка верхней челюсти в боковом отделе.
Успех операции дентальной имплантации определяется костным фундаментом:
1. количеством кости (горизонтальный и вертикальный объем);
2. качеством кости.
Говоря о костно-пластических операциях в области дна верхнечелюстного синуса, то необходимо отметить, что в 1994 г. в Академии зубной имплантологии, а в 1996 г. в Академии остеоинтеграции США состоялись специальные конференции, на которых были выделены отдельные методы операций:
1. синус лифт.
2. трансплантация под дно пазухи.
Для решения данной проблемы недостаточного вертикального объема костной ткани применяют два основных подхода: обхождение верхнечелюстного синуса, увеличение объема костной ткани по вертикали за счет уменьшения объема верхнечелюстных пазух.
Обхождение верхнечелюстного синуса:
1. субантральная установка.
2. имплантация в области бугров верхней челюсти.
3. установка имплантатов в альвеолярный и небный отростки верхней челюсти.
4. установка имплантатов в области скулового отростка верхней челюсти.
5. установка коротких полых имплантатов (GIP, TRINON).
Увеличение объема кости по вертикали:
1. закрытые методики (Osteotome technique).
2. открытые методики.
3. горизонтальная остеотомия с интерпозицией костных трансплантатов.
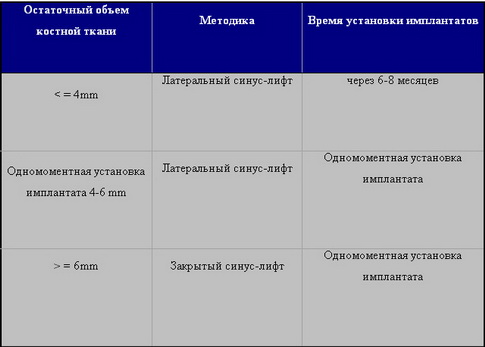
Zitzmann. N.U. и Scharer. P. (1998) выделили следующие критерии для выбора метода поднятия дна верхнечелюстного синуса (таб.1).
Преимущества:
1. возможность реконструкции значительно атрофированного альвеолярного отростка.
2. предупреждение прогрессирующей потери кости в области дна синуса.
3. стабилизация окклюзии в области передних зубов за счет возможности восстановления полной зубной дуги.
Противопоказания:
1. острый и хронический синусит и другие патологические процессы в области операции.
2. курение.
3. общесоматические заболевания, препятствующие проведению оперативных вмешательств.
Продолжение статьи здесь