
Большинство из нас готово подписаться под тем фактом, что оптимальная окклюзия является краеугольным камнем в стоматологическом лечении - независимо от того, включает ли это лечение восстановление жевательной поверхности одного зуба или полную эстетическую реабилитацию всего зубного ряда. При этом вряд ли для многих будет секретом, что большинству выпускников стоматологических вузов отнюдь не свойственна стопроцентная уверенность при решении сложных окклюзионных проблем. А ведь у нас нет недостатка в доказательствах того, что значительная часть клинических ситуаций, связанных с трещинами и отломами естественных зубов и искусственных коронок, повышенная чувствительность зубов, проблемы ВНЧС, своим возникновением в большинстве случаев обязаны неправильным окклюзионным взаимоотношениям зубных рядов.? Сегодня, когда современные стоматологические материалы и технологии предоставляют нам возможность восстанавливать зубы пациента не только функционально, но и эстетически, создание идеальной окклюзии является неотъемлемой частью успешного лечения. Важным фактором нашей способности успешно решать большинство проблем, связанных с неправильным прикусом, является и нынешний уровень развития нейромышечной стоматологии.
Термин «нейромышечная стоматология» был впервые предложен более 35 лет тому назад ее основоположником доктором Бернардом Джекельсоном. Что отличает это направление?
Прежде всего нужно отметить, что нейромышечная стоматология основывается на общемедицинских принципах, в которых функция мышц, центральной нервной системы, ВНЧ суставов, зубов, рассматривается в едином контексте общей физиологической функции.???
Во-вторых, нейромышечная стоматология основана на расслаблении жевательной мускулатуры. Создание условий для расслабления мускулатуры лица и шейно-плечевого отдела, нормализации функции ВНЧ суставов лежит в основе как диагностики правильного прикуса, так и последующего лечения.?
В-третьих, нейромышечная стоматология позволяет объективно оценить ответную ре-акцию мышц на определенные окклюзионные вмешательства, что дает нам возможность оказывать желаемое воздействие на резу-льтаты лечения.
Понимая принципы нейромышечной стоматологии и располагая современным диагностическим компьютерным оборудо-ванием, мы можем решать проблемы, не только непосредственно относящиеся к прикусу, но и позволяющие улучшать общее состояние организма, диагностируя и проводя лечение состояний, связанных с иннервацией тройничным нервом. К сожалению, в своей повседневной деятельности мы меньше всего уделяем внимание диагностике состояния мышц.? Между тем, согласно результатам недавних исследований, от 80% до 90% всех дисфункций ВНЧС связаны с мышечными проблемами.???
Состояние мышц невозможно объективно оценить ни на рентгеновском снимке, ни при традиционном клиническом обследовании. Методы биоинструментального анализа состо-яния мышц, используемые нейромышечной стоматологией, позволяют дать объективный анализ их функций, оценить ответную реакцию мышц на проводимое лечение - и увидеть, насколько оно эффективно.?
Арсенал основных диагностических тестов, используемых в нейромышечной стома-тологии, включает в себя :
- Компьютеризированное сканирование движений нижней челюсти (К7 СМS),
- Электромиографию (К7 EMG),
- Электросонографию (К7 ESG),
- Сверхнизкочастотную электромиостиму-ляцию (J5 Миомонитор).
Kомпьютеризированное сканирование движений нижней челюсти (К7 СМS – computerized mandibular scanning)
анализирует динамику движения нижней челюсти, определяя ее положение в пространстве в различные
моменты времени, что позволяет получать объективную характеристику состояния зубочелюстной системы,
недоступную для традиционных методов диагностики.
.jpg)
что представляет собой ценную диагностическую информацию в оценке положения нижней челюсти и
состояния всей жевательной мускулатуры. Использование поверхностных электросенсоров, которые прикрепляются
на кожу в месте проекции определенных мышц, дает возможность определять степень сокращения этих мышц.
.jpg)
посредством одновременной и двусторонней стимуляции тройничного и лицевого нервов. Такого рода стимуляция
не только расслабляет мышцы, но и помогает «перепрограммировать» их, обеспечивая условия для определения оптимальной позиции нижней челюсти в создаваемом положении центральной окклюзии.
.jpg)
при работе ВНЧС. Щелканье, крипитация, шумы различного характера во время открывания и закрывания рта могут быть зарегестрированы и проанализированы с помощью этого метода. Анализ сонографии дает объективное представление о характере патологии сустава.

Оптимальное положение нижней челюсти в сагиттальной плоскости в сочетании с изотони-ческой траекторией движения нижней челюсти при закрывании рта, симметричный баланс мышц и идеальная микроокклюзия cоздают гармонию в работе ВНЧ суставов. Все это обеспечивает оптимальную работу зубочелюстной системы, исключая или минимизируя патологическую стираемость зубов, травматическое воздействие окклюзии на ткани зубов и пародонта. Максимум, что позволяли нам традиционные методы диагностики, это пытаться определять позицию нижней челюсти и траекторию ее движения, что называется, „на глазок“ – то есть, весьма субъективно и зачастую лишь приблизительно. Теперь же, используя современные средства из арсенала нейромышечной технологии, мы можем объективно и точно определять правильное положение нижней челюсти в пространстве черепа и оптимальную траекторию ее движения. В научных исследованиях докторов Harold, Bowbeer, Beistle, Witzig, Spahl прослеживается один и тот же вывод о том, что „стабильный результат лечения зависит от создания сбалансированной функции мышц головы и шеи, что обеспечивает оптимальное положение костных структур“.
КЛИНИЧЕСКИЙ СЛУЧАЙ
Пациентка 58 лет обратилась в клинику с целью протезирования и лечения патологии прикуса. Основными ее жалобами были постоянные (5-6 раз в неделю) головные боли в височной области, чаще всего по утрам, боли в области лица и шеи, затруднения при пережевывании пищи, периодическое онемение пальцев (парастезия) правой руки, сколы фарфора с ранее изготовленных (более 10 лет тому назад) металлокерамических несъемных протезов.
Пациентка отмечала, что за последний год, особенно на протяжении последних нескольких месяцев симптомы значительно ухудшились. Наблюдение и лечение у терапевта и невропатолога не давало стабильного результата в купировании болевых симптомов. Пациентка ежедневно принимала от 800 до 2000 мг обезболивающих медикаментов (в основном ибупрофен и тайленол).
.jpg)
.jpg)
- сбор анамнеза и оценка истории болезни;
- диагностические фотографии;
- полный нейромышечный диагностический
анализ с применением К7 технологии (Myotronics K7 evaluation system, Tukwila, WA, USA);
- рентгенологическое обследование.
В результате проведенного обследования было обнаружено следующее:
Двусторонняя дисфункция ВНЧ суставов в сочетании с нейромышечной дисфункцией жевательных и шейных мышц.
Мезиальный прикус, деформация окклюзионной плоскости верхнего и нижнего зубных рядов, множественные трещины и сколы в керамике несъемных протезов и коронковой части естественных зубов. Пальпация мышц выявила несколько мышц с повышенной болевой чувствительностью. Эти спазмированные мышцы являлись триггером таких симптомов, как головные боли, боли в области шеи, парастезия пальцев руки, повышенная чувствительность некоторых зубов.
Нейромышечная диагностика
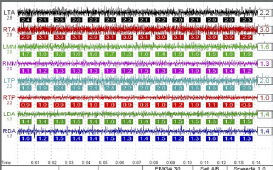
Электромиография в сочетании с компьютеризированным сканированием (К7 СМS) в состоянии покоя и в динамике показала, что передний отдел височных мышц и жевательные мышцы находятся в состоянии хроничес-
кой усталости и обладают очень низкой функциональной способностью (рис. 7). В то же время было установлено, что мышцы, функциональная активность которых связана преимущественно с поддержанием осанки, находятся в относительно сбалансированном состоянии (рис. 6). Тесты № 3 (состояние физиологического покоя - рис. 8) и № 6 (функция глотания - рис. 9) указывают на очевидные признаки состояния, при котором мышцы находятся в гипертонусе. Иными словами, пациентка постоянно чрезмерно сжимает челюсти, что приводит к хронической усталости мышц.
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
Оптимальное положение нижней челюсти определялось с помощью теста № 4/5 (рис. 11).
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
Стабилизация прикуса производилась в течение 8 месяцев. В первый месяц ношения ортотика головные боли у пациентки наблюдались только один раз, онемение пальцев правой руки исчезло полностью. Боль в шейном отделе прошла полностью. На фоне отсутствия болевых симптомов пациентка стала отмечать дискомфорт в области переднего отдела шеи. В связи с этим она была направлена на консультацию к врачу-хирургу, в ходе которой у пациентки была диагностирована опухоль щитовидной железы (и успешно прооперирована с последующей радиационной терапией).
В течение 8 месяцев ношения ортотика у пациентки наблюдалось значительное улучшение первичных симптомов. За весь восьмимесячный период головные боли повторялись три раза, онемение пальцев больше не происходило, боли в области шеи не отмечались. В период стабилизации прикуса была дважды проведена починка и коррекция верхних временных коронок.
Спустя 8 месяцев пациентке была произведена полная реконструкция полости рта в положении нейромышечной централь-ной окклюзии с применением керамических реставраций (Empress, Ivoclar) и метал-локерамических мостовидных протезов в области верхних премоляра и бокового резца справа и в области отсутствующего нижнего правого первого моляра (Princess, Aurum Ceramic) (рис. 19).
.jpg)
Пациентка довольна эстетическим результатом и чувствует себя, по ее собственным словам, на 20 лет моложе (рис. 21, 22).


Рис. 21. Пациентка до лечения. Рис. 22. Пациентка после лечения.
Заключение:
Идеальная окклюзия, к которой мы стремимся в лечении наших пациентов, не сводится только к ровным зубным рядам в соотношении по первому классу по Энглю. Идеальная окклюзия, дающая пациенту оптимальную функцию и комфорт, включает в себя гармоничное взаимодействие между мышцами, нервами, зубными рядами и суставами. Это обеспечивает долговечность как естественных зубов, так и реставраций, которые мы используем при лечении пациентов. Использование современных методов диагностики и лечения из арсенала нейромышечной стоматологии дает нам такую возможность. Дает нам возможность более глубокого понимания роли окклюзии в патологии ВНЧС. Дает нам объективные данные, позволяющие уверенно разрешать самые сложные ситуации в стоматологическом лечении и добиваться эффективного и запланированного результата. И, наконец, нейромышечная технология позволяет нам быть не просто дантистами, а стоматологами, терапевтами зубочелюстной системы, способными обеспечить
не только полную функциональную и эстетическую стоматологическую реабилитацию, но и способствовать улучшению общего состояния здоровья пациента, его настроения и отношения к жизни.
Библиография:
Jankelson R. A conversation with Dr.Rodert Jankelson, Dental Practice Report, 2000.
Wile DR. Muscle, Studies in Biology. 2nd ed. London: A Edward Ltd; 1979.
MacGregor RJ. Neural and Brain Modeling. San Diego: Academic Press Inc; 1987.
Guyton AC. Human Physiology and Mechanisms of Disease. 3rd ed. Philadelphia: WB Saunders Co; 1982.
Garry, JF. White Memorial Hospital two-hour lecture on TMD, Los Angeles, Calif, communication between Dr.Janet Travel and
Dr.James Garry, spring 1979.
Grummons, D. Orthodontics for the TMJ-TMJ patient, second printing. Scottsdale, AZ: Wright & Co.; 1997:14-16.
Chan, CA. Common myths of neuromuscular dentistry and the five basic principals of neuromuscular occlusion. Sept./Oct. Vol.2,
Number 5. LV1 Dental Vision; 2002:10-11.
Cooper, B. The role of bioelectrical instrumentation in the documentation and management of temporomandibular disorders. Oral
Surg Oral Med Oral Endod 1997; 83:91-100.
Myotronics-Noromed, Inc., J4 Myomonitor and K6-I/K7 Kinesiograph, Tukwila, Washington.
Chan,C.A. Applying the neuromuscular principles in TMD and Orthodontics. J of the American Orthodontic Society, 2004.
Статья предоставлена Бостонским институтом эстетической стоматологиии