
Т.Б. Тимачева, А.В. Осокин, В.А. Степанов
Кафедра ортопедической стоматологии,
Волгоградский государственный медицинский университет
На сегодняшний день окклюзионные нарушения все чаще занимают ведущие позиции в развитии дисфункции височно-нижнечелюстного сустава (ВНЧС).
В энциклопедии ортопедической стоматологии дисфункция височно-нижнечелюстного сустава (гр. dys + лат. functio – нарушенная деятельность) определяется как расстройство деятельности сустава, при котором нет его очевидных морфологических изменений [7].
Учитывая полиэтиологичный характер височно-нижнечелюстной патологии, для постановки диагноза необходимо проводить максимально тщательное обследование пациента [1, 5, 6, 8]. Очень часто подробный сбор анамнеза позволяет выявить причину проблем, что оправдывает время, потраченное на его получение [4]. Кроме того, очень важно уделять внимание парафункциональным окклюзионным привычкам и усиленному жеванию [2]. Вызванное стрессом напряжение мускулатуры может являться симптомом чрезмерной окклюзионной нагрузки [3, 6]. Следует обращать особое внимание на степень стираемости зубов, быстрое прогрессирование локализованного пародонтита и миграцию зубов, которые нельзя объяснить иными факторами.
При постановке диагноза обязательным является рентгенологическое исследование, наиболее высока диагностическая ценность томограмм.
Более сложные приемы лучевой и волновой рентгендиагностики проводят только в тех случаях, когда другие методы исследования указывает на такую необходимость.
Решение о необходимости проведения лечебных мероприятий принимают на основании следующих пяти кардинальных критериев:
1. Боль.
2. Ограничение функции.
3. Ограничение подвижности.
4. Структурные изменения (дегенерация).
5. Изменение соотношения челюстей.
Следует подчеркнуть, что звуки в ВНЧС преднамеренно не включают в список основных критериев, хотя нарастание частоты возникновения и интенсивности звуков в сочетании с любым из перечисленных индикаторов является показанием к проведению лечения [6].
Однако на сегодняшний день нет единого представления о врачебной тактике и алгоритме комплексного обследования пациентов с патологией окклюзии и дисфункцией ВНЧС [1].
При планировании объема и методов реконструктивных мероприятий врачу-стоматологу необходимо оценить состояние ВНЧС на этапе диагностики, а также контролировать изменения в ВНЧС на этапах лечения и в реабилитационном периоде.
Выбор метода лечения должен быть индивидуальным для каждого пациента и согласовываться с его общим состоянием и рекомендациями врачей общего профиля.
Алгоритм лечения заболеваний ВНЧС, по нашему мнению, складывается из комплекса мероприятий трёх уровней.
I-й уровень включает в себя: 1 – комплекс терапевтических мероприятий (санация полости рта); 2 – избирательное пришлифовывание зубов (при сохранении целостности зубных рядов); 3 – медикаментозную терапию (нестероидные противовоспалительные средства, транквилизаторы по назначению врача-терапевта или врача-невропатолога; внутримышечная инфильтрация болезненных участков жевательных мышц 0,25% раствором лидокаина) и физиотерапию для снятия болевого синдрома (микроволновая терапия на область ВНЧС и флюктуоризация – импульсные токи на область жевательных мышц), затем – миогимнастику (комплекс упражнений, направленных на нормализацию движений нижней челюсти).
Если положительный эффект от проведенного лечения отсутствует, переходят к комплексу мероприятий II-го уровня, который включает применение лечебно-диагностических аппаратов (сплинт-терапия).
При отсутствии положительной динамики переходят к комплексу мероприятий III-го уровня, состоящего из оперативных методов лечения ВНЧС.
Учитывая высокую частоту встречаемости, трудности диагностики и лечения патологии окклюзии, особенно осложненной дисфункцией ВНЧС, и, несмотря на большое число исследований, в настоящее время остаётся актуальным необходимость разработки новых диагностических алгоритмов и врачебной тактики комплексного лечения таких пациентов [1,5,8].
Цель работы
Обосновать необходимость использования поэтапной функциональной диагностики и сплинт – терапии в системе реабилитационных мероприятий у пациентов с дисфункцией височно-нижнечелюстного сустава, обусловленной патологией окклюзии.
Составляя план лечения, необходимо учитывать особенности патогенеза и клинической картины дисфункции ВНЧС конкретного пациента.
Одной из основных целей лечения больных с дисфункцией ВНЧС является нормализация пространственного положения нижней челюсти за счет применения окклюзионных шин (сплинт-терапия). Сплинт-терапия – комплекс лечебных мероприятий, направленных на нормализацию функционирования мышечно-связочного компонента жевательного аппарата и соотношения структур ВНЧС посредством окклюзионной шины [8]. Вне зависимости от предполагаемой или заявленной функции окклюзионной шины необходимо учитывать, что правильное её применение должно приводить к устранению патологической симптоматики.
Критериями достижения лечебного эффекта являются:
• снижение болевого синдрома;
• комфорт при жевании;
• отсутствие боли при пальпации мышц и ВНЧС;
• стабильное положение нижней челюсти в центральном соотношении.
Таким образом, применение сплинт – приспособлений оправдано для устранения патологической симптоматики в качестве терапии первого выбора. В последующем проводится повторная оценка состояния пациента для определения эффективности лечения, что позволяет избежать проведения мероприятий, приводящих к необратимым изменениям.
При комплексной стоматологической реабилитации пациентов с дисфункцией ВНЧС возникает проблема адаптации к новой окклюзии, особенно в случаях тотального протезирования или ортодонтического лечения [4].
Исходя из опыта диагностики и лечения таких пациентов, можно сказать, что неполная диагностика или ее отсутствие по разным причинам, как правило, приводит к невозможности пациенту полностью адаптироваться к созданной окклюзии. В таких случаях диагностическое использование окклюзионных приспособлений позволяет определить этиологию проблем окклюзии и необходимость проведения окклюзионной коррекции.
В случае стоматологического лечения пациентов с дисфункцией ВНЧС наиболее эффективным подходом является использование поэтапной функциональной диагностики и сплинт- терапии, которая позволяет получить наиболее точные ориентиры для построения окклюзии зубных рядов, исходя из имеющихся анатомических и функциональных особенностей стоматогнатической системы.
Для наглядности описанный лечебный алгоритм можно проследить на представленном клиническом случае пациентки с дисфункцией ВНЧС, которой проведён комплекс лечебных мероприятий I-го и II-го уровней и достигнут стабильный положительный результат.
Клинический случай
Пациентка А., 52 лет, направлена в клинику на консультацию по поводу дисфункции ВНЧС и возможности проведения протетического лечения. Пациентка предъявляла жалобы на затрудненное пережевывание пищи, боль и щелканье в околоушных областях с двух сторон при открывании и закрывании рта.
По данным внешнего осмотра, лицо в пределах физиологической асимметрии, имеется смещение подбородка вправо, носогубные и подбородочная складки выражены в пределах возрастной нормы. В состоянии относительного физиологического покоя определяется межокклюзионное пространство в пределах до 6 мм.
При пальпации в области суставов суставные головки прощупываются в суставных ямках; при протрузионных движениях нижней челюсти пальпаторно определяется крепитация слева. Лёгкая болезненность отмечается при пальпации сустава через левый наружный слуховой проход и латеральной крыловидной мышцы слева. Движение суставных головок несинхронное: левая суставная головка опережает правую. Открывание рта свободное, отмечается правосторонняя дефлекция.
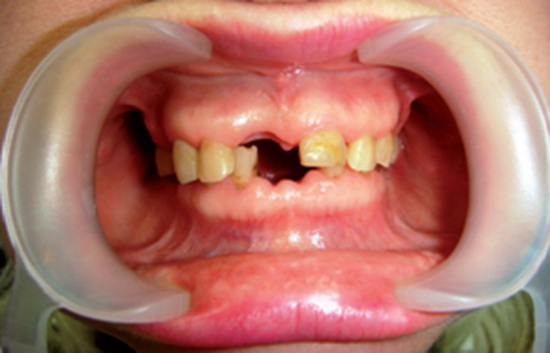
В полости рта: 1) отсутствуют 1.7, 1.6, 1.4, 1.1, 2.4, 2.6, 2.7, 2.8, 3.7, 3.6, 3.5, 3.1, 4.1, 4.5, 4.6, 4.7, 4.8 зубы; 2) 1.5, 2.5 – смещены вниз относительно окклюзионной плоскости на высоту бугров; 3) 1.5, 2.5, 3.8 имеют медиальный наклон 10-15°; 4) 1.2, 1.3, 2.1, 2.2, 2.3 – нёбные поверхности стёрты в пределах дентина; 5) 3.4, 3.3, 3.2, 4.2, 4.3, 4.4 – окклюзионные поверхности стёрты до 1/3 длины коронки.
Пациентка дала согласие на проведение диагностического обследования, включающего компьютерную томографию элементов ВНЧС, электромиографию (ЭМГ) жевательных мышц, оценку окклюзионных взаимоотношений на аппарате «Т-scan» (Теkscan, США), а также использование окклюзионной шины.
Следует отметить, что перед проведением диагностических манипуляций мы посчитали необходимым использовать все доступные методы для уменьшения спазма жевательной мускулатуры.
Для анализа особенностей соскальзывания из центрального соотношения в центральную окклюзию пациентку перемещали в стоматологическом кресле в откинутое положение и устанавливали нижнюю челюсть в центральном соотношении по методике бимануального манипулирования, описанной Dawson [9].
Результаты клинического обследования приводятся ниже.
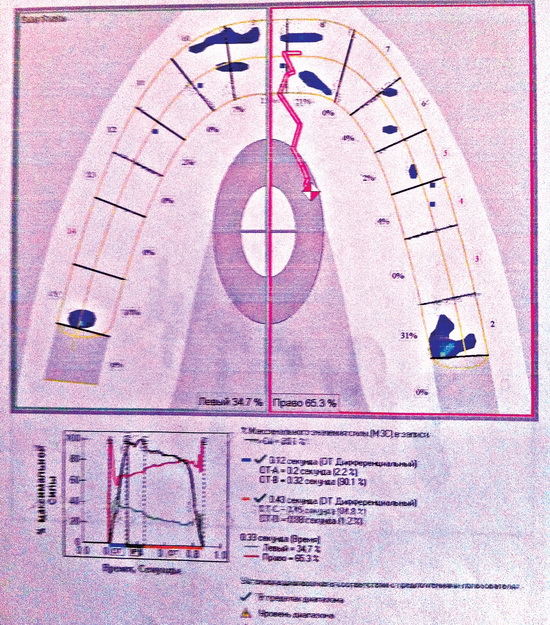
При оценке окклюзионных контактов на аппарате «Т-Scan» была проведена маркировка преждевременных или препятствующих контактов, локализующихся на дистальных молярах и клыках (рис. 1а, 1б).

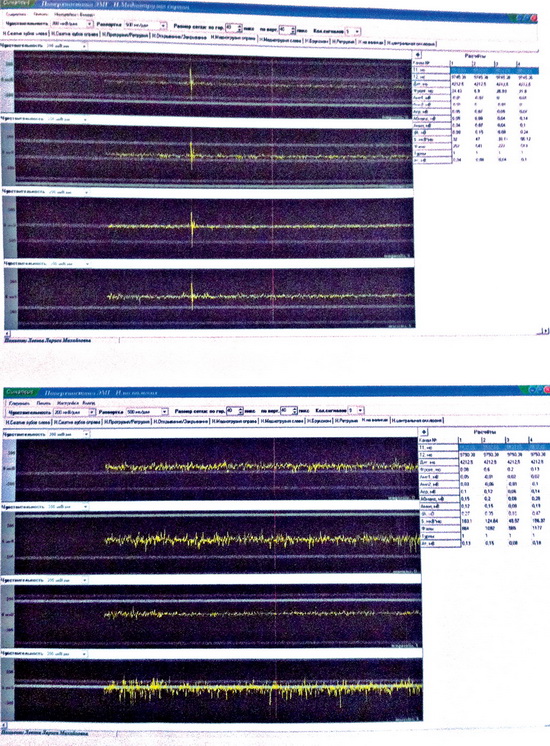
ЭМГ исследование жевательных мышц зафиксировало асинхронную работу мышц при «протрузии/ретрузии» и «открывании/закрывании», увеличение времени активности и уменьшение времени покоя в фазе одного жевательного движения, при этом отмечалась повышенная электрическая активность собственно жевательной мышцы справа в большинстве проб, а также височной мышцы слева – в пробе «медиотрузия справа» (рис. 2).
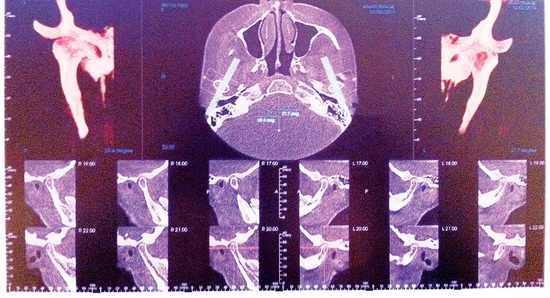
На томограмме ВНЧС (рис. 3) при закрытом рте суставные головки занимают асимметричное положение в суставных ямках: справа верхнее – задняя суставная щель несколько увеличена, слева отмечается незначительное сужение верхнее – переднего отдела суставной щели. Костная структура суставных поверхностей не изменена. При широко открытом рте правая суставная головка находится на вершине суставного бугорка, а левая – в верхней трети заднего ската.
На основании клинико-рентгенологических исследований установлен диагноз: частичное отсутствие зубов (частичная вторичная адентия), подкласс II класса по Кеннеди на обеих челюстях, осложнённое деформацией верхнего зубного ряда в области 1.5, 2.5 зубов – дентальной вертикальной I степени и дентальной горизонтальной деформацией I степени в области 1.5, 2.5, 3.8 зубов; локализованной повышенной стираемостью передних верхних зубов (вертикальная форма II степени) и передних нижних зубов (горизонтальная форма II степени) со снижением высоты нижнего отдела лица. Синдром болевой дисфункции височно-нижнечелюстного сустава лёгкой степени тяжести (по индексу Неlkimo). Нарушение функции жевания, эстетики, речи.
Лечение данной пациентки было направлено на перестройку миотатического рефлекса, выравнивание окклюзионно – артикуляционных взаимоотношений челюстей и установление суставных головок в оптимальное удобное положение в суставных ямках путём изготовления лечебно-диагностической окклюзионной шины – протеза на верхнюю челюсть с наклонной плоскостью по типу «репозиционной» для восстановления нижней трети лица и целостности верхнего зубного ряда, нормализации окклюзионных взаимоотношений и стабилизации положения нижней челюсти (рис. 4).
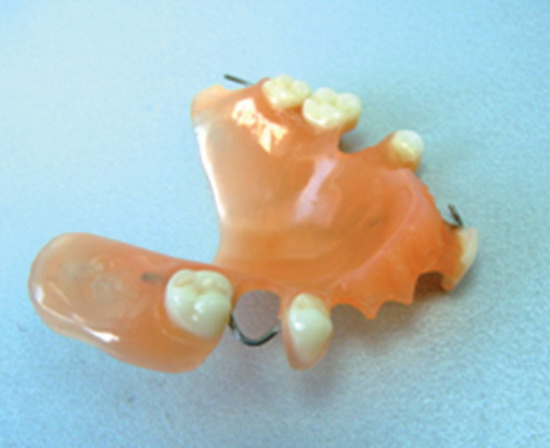
Лечение окклюзионной шиной продолжалось в течение 3 месяцев, пациентка была обучена миогимнастике для нормализации сократительной способности жевательных мышц. В течение всего срока сплинт-терапии пациентка находилась под динамическим наблюдением с проведением коррекции окклюзионных контактов. В результате проведенной терапии патологические симптомы исчезли, движение суставных головок стало синхронным, смещение нижней челюсти от срединной линии при открывании рта отсутствовало (рис. 5, 6).
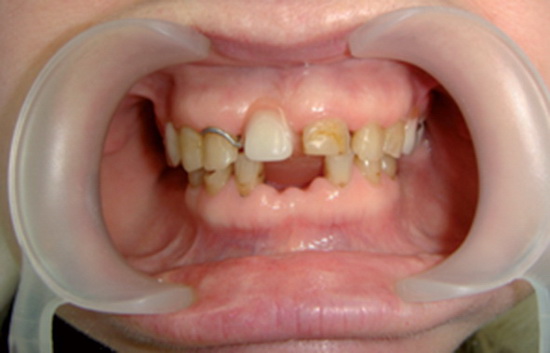
Результатом применения окклюзионной шины стали нормализация пространственного положения нижней челюсти и появление «протезного пространства» (рис. 7а, 7б), что создало благоприятный фон для восстановления функциональных окклюзионных взаимоотношений посредством постоянных протетических конструкций.
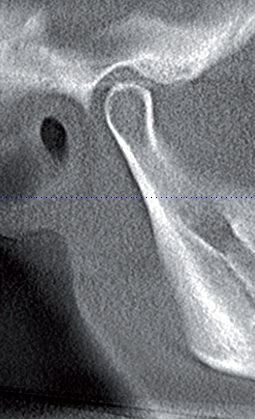
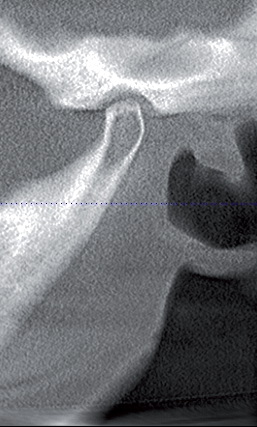
Рис.7б. Компьютерная томограмма ВНЧС слева на этапе сплинт-терапии
Заключение
Важно подчеркнуть, что лечение пациентов с дисфункцией ВНЧС является очень сложной и многогранной проблемой. Здесь не может быть единой и простой схемы лечения, так как один и тот же правильный диагноз требует от врача воздействия на различные неблагоприятные факторы, вызвавшие и продолжающие поддерживать дисфункцию ВНЧС у каждого пациента. Выбор общей, правильной стратегии лечения с последовательным решением тактических задач является залогом успеха в стоматологической реабилитации таких пациентов.
Список литературы:
1. Антоник М.М. Компьютерные технологии комплексной диагностики и лечения больных с патологией окклюзии зубных рядов, осложнённой мышечно-суставной дисфункцией: автореф. дис.. д-ра мед.наук. - Москва, 2012. – 27 с.
2. Климова Т.Н., Шемонаев В.И., Саргсян К.А., Борщева Е.С. Комплексный подход к стоматологической реабилитации пациентов с парафункцией жевательных мышц // Волгоградский научно-медицинский журнал. – №3, 2011. – С.41–44.
3. Климова Т.Н., Шемонаев В.И., Шкарин В.В. Ортопедическое лечение дефектов челюстно-лицевой области: учебное пособие. – Волгоград: Изд-во ВолгГМУ, 2013. – 92 с.
4. Михальченко Д.В., Михальченко А.В., Порошин А.В. Модифицированная методика оценки адаптации к ортопедическим стоматологическим конструкциям // Фундаментальные исследования. –2013. – №3 (часть 2). – С.342–345.
5. Петросов Ю.А. Диагностика и ортопедическое лечение заболеваний височно-нижнечелюстного сустава. – Краснодар: Совет. Кубань, 2007. – 304 с.
6. Смуклер X. Нормализация окклюзии при наличии интактных и восстановленных зубов. – М.: Издательский дом «Азбука», 2006. – 136 с.
7. Трезубов В.Н. Энциклопедия ортопедической стоматологии. – СПб: Изд-во «Фолиант», 2007. – 664 с.
8. Хватова В.А., Чикунов СО. Окклюзионные шины (современное состояние проблемы). – М.: МИГ «Медицинская книга», 2010. – 56 с.
9. Реter. Е. Dawson, «Function Occlusion. From TMJ to smile design», Моsby, 1-st еdition, Аug. 2006. – 648 р.